Как поставить диагноз
Диагноз СХУ можно поставить при наличии следующих критериев. Обязательно присутствие 2 больших признаков. Это постоянная усталость со снижением активности днем, длящаяся более 6 месяцев. При этом она не уходит даже после полноценного отдыха, и способна усиливаться.
Второй основной критерий – отсутствие соматических и психических заболеваний. Для этого пациента направляют на обследования и консультацию узких специалистов: кардиолога, гастроэнтеролога, невролога и др. Учитывается воздействие психотравмирующего фактора.
Наличия этих 2 пунктов недостаточно. Необходимо также присутствие 6–8 других (малых) симптомов заболевания.
При правильном и своевременном лечении происходит полное выздоровление. Но существует вероятность рецидива при благоприятствующей этому обстановке, например, при воздействии стрессорных факторов или после перенесенного заболевания. В редких случаях синдром приводит к тяжелым последствиям.
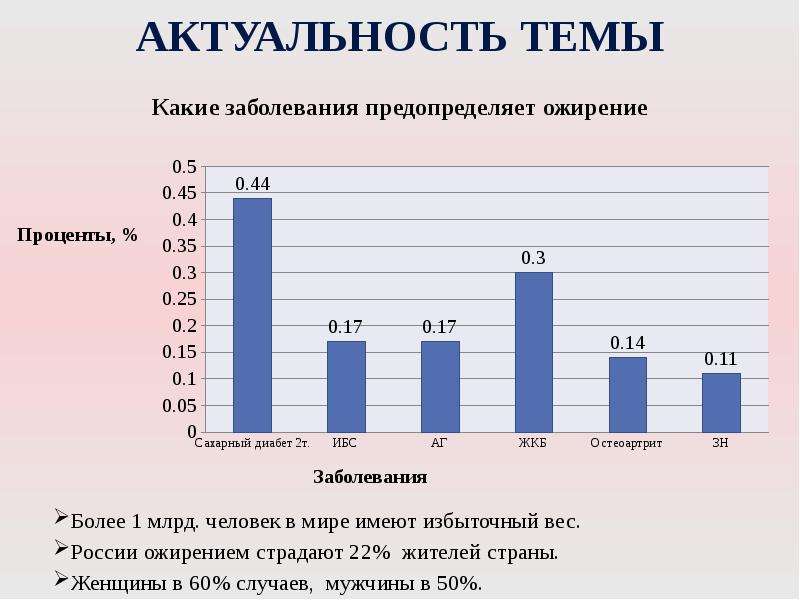
Ожирение и бессонница
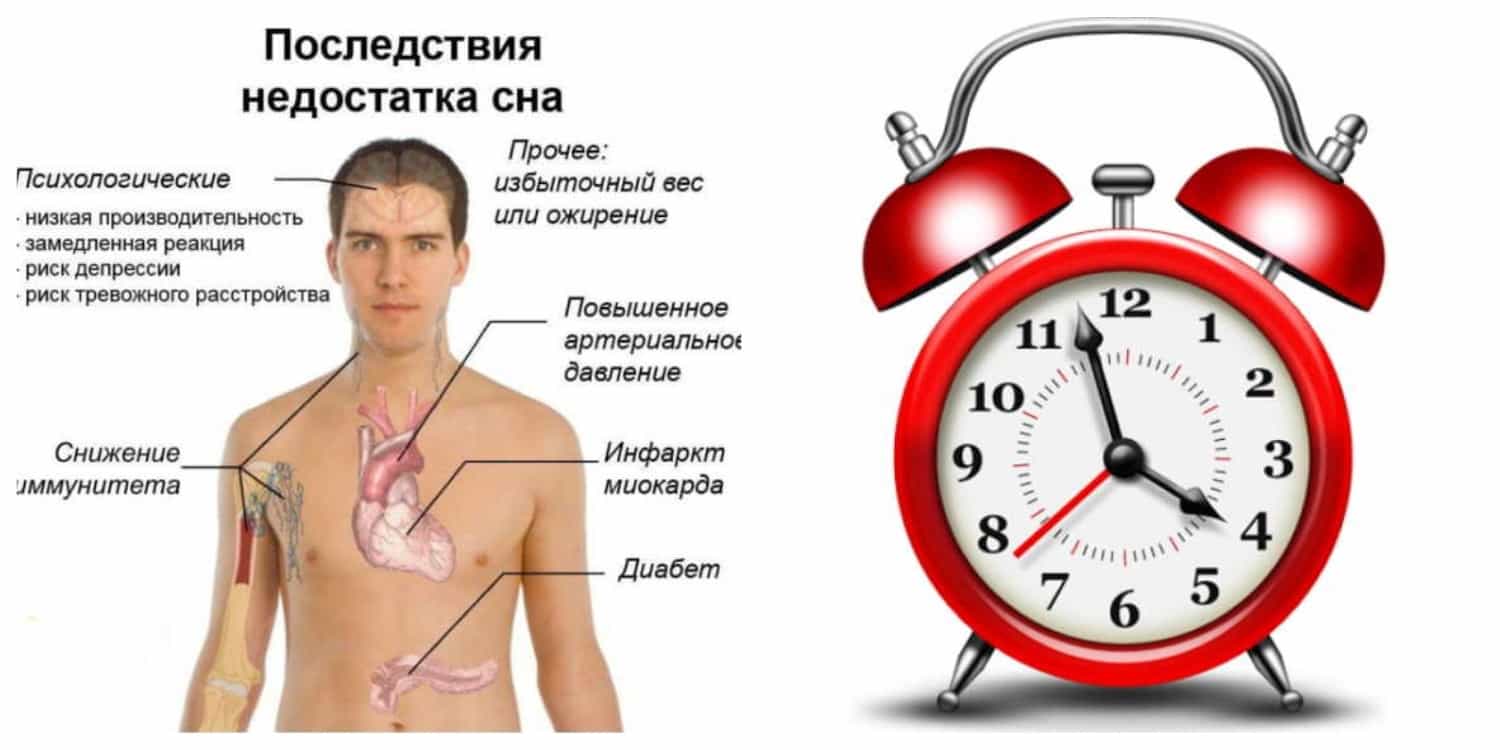
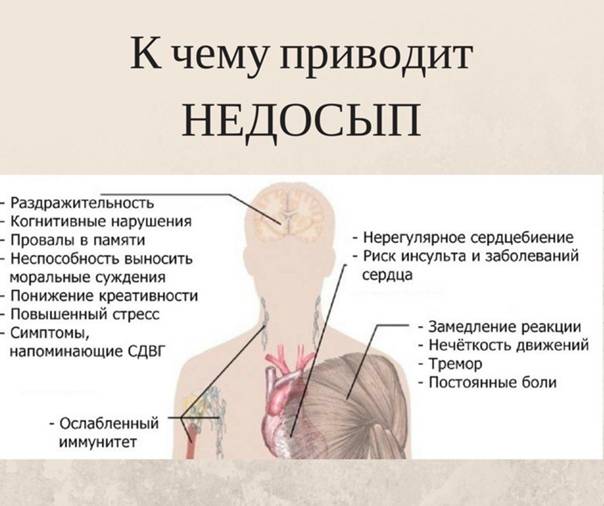
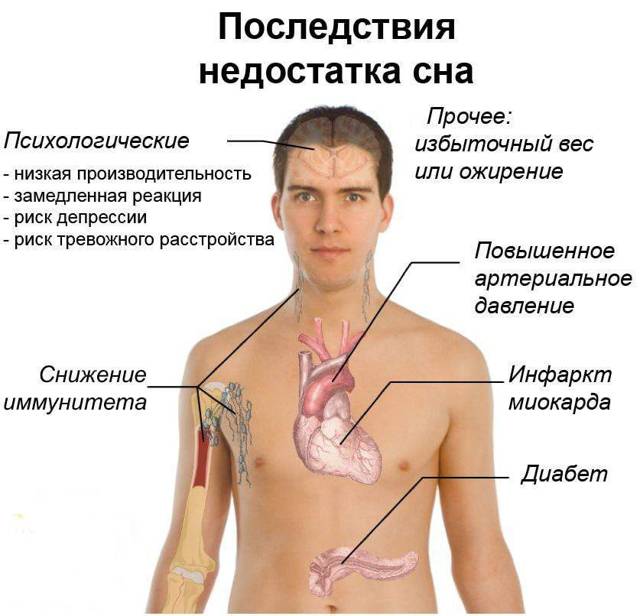
 Сложности с засыпанием и поддержанием сна, имеющие место при бессоннице, сокращают продолжительность его глубоких стадий и приводят к гормональному дисбалансу, как и синдром обструктивного апноэ сна. Однако при этом заболевании снижение продукции соматотропина и инсулина является вторичным; на первое место выходят другие расстройства.
Сложности с засыпанием и поддержанием сна, имеющие место при бессоннице, сокращают продолжительность его глубоких стадий и приводят к гормональному дисбалансу, как и синдром обструктивного апноэ сна. Однако при этом заболевании снижение продукции соматотропина и инсулина является вторичным; на первое место выходят другие расстройства.
В 2005 году в США было проведено исследование, результаты которого показали, что недостаток сна провоцирует нарушение синтеза гипокретина и лептина, выделяемых гипоталамусом. Из-за этого человек начинает испытывать повышенный голод, и у него снижается скорость метаболических процессов; в результате появляется склонность к полноте.
Если лишний вес у человека связан или предположительно связан с бессонницей, ему следует обратиться к сомнологу, который установит ее наличие и порекомендует лечение. Самостоятельные попытки вылечить инсомнию успокаивающими средствами или транквилизаторами бесполезны, а борьба с вызванным ею ожирением при помощи БАДов или других способов малоперспективна. Необходимо проводить комплексную борьбу с обоими нарушениями, используя для этого специальные средства и методы, рекомендованные специалистом и подобранные каждому пациенту индивидуально.
Вегетососудистая (нейроциркуляторная) дистония
Вегетососудистая дистония – нарушение функционирования сосудистой системы, связанное с расстройством работы эндокринной системы (точнее, с изменением механизма нейрорегуляции). Заболевание является настолько распространенным, что многие люди не воспринимают его как серьезный недуг. В группе повышенного риска – женщины молодого и среднего возраста. Кроме сонливости и головной боли, признакам ВСД являются:
- учащенное сердцебиение,
- быстрое наступление усталости от небольших физических нагрузок;
- ощущение нехватки воздуха (человек часто вздыхает);
- периодические головокружения;
- боли в области сердца;
- холодные конечности (особенно кисти рук и ступни);
- склонность к потливости.
Большую роль в развитии заболевания играет наследственная предрасположенность, вредные привычки (курение – в первую очередь), малоподвижный образ жизни, неумение противостоять стрессовым ситуациям, эмоциональная неустойчивость. ВСД может развиться на фоне нарушения мозгового кровообращения.
В большинстве случаев симптомы ВСД исчезают при коррекции образа жизни. Правильное питание, занятия физкультурой, соблюдение режима труда и отдыха, регулярное закаливание приводят к значительному улучшению самочувствия: исчезают сонливость и головная боль, улучшается настроение и повышается работоспособность.
В запущенных случаях назначаются препараты для улучшения деятельности вегетативной нервной системы. Самостоятельно проблему не решить, требуется врачебная помощь.
Чем грозит игнорирование СХУ
Проблема заболевания состоит в том, что многие отечественные врачи не признают его официального существования. Соответственно, подобный диагноз ставится далеко не во всех случаях, требующих этого. При этом недомогание таких людей списывают на присутствие хронических заболеваний и отправляют их по всем возможным врачам.
В других случаях считают это проявлением лени. При этом больной не только не получает сочувствия и понимания, но и подвергается насмешкам, упрекам и игнорированию своего состояния.
А между тем заболевание несет серьезную угрозу как для физического, так и психологического состояния человека. Его второе название – миалгический энцефаломиелит. Термин символизирует о том, что патологический процесс охватывает не только психическую сферу, но и сказывается на физическом самочувствии. В частности, как исходит из понятия, на мышцах и головном мозге.
Постоянное бездействие, атония, отсутствие физических нагрузок при синдроме хронической усталости приводят к мышечной слабости, а в тяжелых случаях и к атрофии мышц. Они теряют свои объемы, и, соответственно, способность в полной мере осуществлять движение. Уменьшается обогащение тканей организма кислородом, кости становятся ломкими и хрупкими.
Появляются проблемы с давлением. Сосуды утрачивают тонус. При этом если человек пытается встать с кровати возможно нарушение циркуляции крови, влекущее за собой его отток от головы. Проще говоря, вероятны обмороки.
Гиподинамия также приводит к фибромиалгиям – болям в мышцах разной степени тяжести. Они бывают до того сильными, что человек не может двигаться и теряет работоспособность. Но инвалидность ему не положена, как и связанные с ней льготы, ведь синдром хронической усталости, даже если он установлен официально, не дает таких полномочий.
Апатия, нежелание получать новые знания, расти и развиваться вызывают снижение умственной деятельности. Возникает частичная амнезия, становится сложнее устанавливать логические связи. Случаются моменты, когда человеку просто сложно говорить или даже думать. Такое постепенное угасание мыслительных процессов, если его вовремя не остановить, приводит к деградации.
Отсутствие сил, жизненной энергии доводит до того, что люди с СХУ все реже выходят из дома. Такой образ жизни постепенно толкает к социальной изоляции. Разрыв контактов со знакомыми и друзьями плавно перерастает в такую ситуацию, когда человек остается в одиночестве, наедине со своими мыслями и проблемами. Вместе с озабоченностью состоянием своего здоровья это нередко становится причиной суицида.
Конечно, крайняя степень болезни случается не так часто. Но стоит отметить, что в довольно большом количестве случаев больные сами находят проблему своего недомогания благодаря интернету, штудируя информацию и ища объяснение своему состоянию. Как правило, это происходит после длительных, непродуктивных скитаний по врачам.
Методы диагностики
В Клиническом Институте Мозга можно пройти полноценную диагностику, которая будет включать обследования любого уровня. Первый этап – консультация терапевта для определения жалоб и назначения дальнейших процедур. Далее подбирается индивидуальная схема диагностики, которая может включать следующие методы:
- анализы крови (общий и биохимический) для определения воспалительных процессов в организме, нарушения работы отдельных органов и систем, измерения уровня гемоглобина;
- УЗИ внутренних органов, в том числе сердца;
- электрокардиография – диагностика сердечного ритма, один из основных способов определения пороков сердца;
- МРТ, КТ головного мозга – назначается при подозрении на новообразования, наличие участков ишемии и другие патологии.
Важно понимать, что грамотная и своевременная диагностика – залог успешного лечения. Использование современного оборудования, которое находится в Клиническом Институте Мозга, значительно упрощает задачу и позволяет быстро поставить правильный диагноз
Ожирение и апноэ сна
 Среди пациентов, страдающих синдромом обструктивного апноэ сна (СОАС), значительная часть больных имеет повышенные показатели массы тела. И наоборот, среди лиц с лишним весом чаще встречается СОАС; более того, он является фактором риска развития ожирения.
Среди пациентов, страдающих синдромом обструктивного апноэ сна (СОАС), значительная часть больных имеет повышенные показатели массы тела. И наоборот, среди лиц с лишним весом чаще встречается СОАС; более того, он является фактором риска развития ожирения.
Механизм появления апноэ при ожирении сводится к тому, что у человека с лишним весом жир откладывается не только под кожей, но и между внутренними органами и внутри них, например, за задней и боковыми стенками носоглотки и глотки, в небном язычке. Это способствует большему сужению и спадению верхних дыхательных путей во время сна, что обусловливает появление храпа и остановок дыхания.
Сам синдром обструктивного апноэ, в свою очередь, также содействует появлению ожирения. При каждой паузе в дыхании у человека возникает микропробуждение мозга, что нарушает нормальную структуру сна. Так как весь ночной отдых больного состоит из серии засыпаний и пробуждений, у него утрачиваются или уменьшаются в продолжительности глубокие стадии сна, на протяжении которых у здорового человека происходит выработка важных эндогенных веществ. В частности, уменьшается продукция соматотропного гормона, который «отвечает» за превращение жира в энергию. Когда его выделяется слишком мало, это приводит к замедлению расщепления липидов и усилению жироотложения. По той же причине нарушается продукция инсулина, это ведет к нарушению углеводного обмена и тоже негативно влияет на вес. Нелеченные пациенты с апноэ сна быстрее полнеют, а избавляться от лишнего веса им становится тяжелее.
Чем больше вес, тем больше жира откладывается в стенках дыхательных путей, тем больше сужается их просвет во сне и тем тяжелее течет синдром апноэ. В то же время, чем чаще возникают остановки в дыхании, тем сильнее нарушается выработка гормонов и тем быстрее нарастает излишек веса. Разорвать этот порочный круг можно лишь проведением специального лечения для избавления от имеющихся нарушений дыхания во сне. Как правило, апноэ сна лечится проведением СИПАП-терапии, которая быстро ликвидирует симптомы заболевания и позволяет пациентам легче справляться с избыточным весом.
Кто устает больше?
Невзирая на то, что синдром повышенной утомляемости приобрел некоторую самостоятельность и стал почти диагнозом, причины его формирования так и остались тайной за семью печатями, однако замечено, что отдельные категории людей в большей степени подвержены возникновению у них патологического состояния:
- Жители мегаполисов, а также неблагополучных в экологическом отношении районов (повышенный уровень радиации, высокая концентрация химических веществ);
- Хотя заболевание может коснуться и весьма юного возраста, и очень преклонного, но наибольшая вероятность его развития находится между 20-40 годами, причем, женщины среди заболевших составляют подавляющее большинство;
- Чаще других профессий в числе пациентов, имеющих хроническую усталость, значатся люди, избравшие специальность педагога или врача;
- Наличие постоянных психоэмоциональных перегрузок значительно усугубляет ситуацию (СХУ развивается раньше и чаще).
Организм, отвечая на неблагоприятное влияние перечисленных факторов, в первую очередь опирается на активное и согласованное взаимодействие отдельных систем: нервной, гипоталамо-гипофизарно-надпочечниковой и иммунной. Скоординированные отношения между этими системами до поры до времени держат какое-то равновесие и определяют нормальную сопротивляемость организма, однако длительное присутствие возмущающих факторов ослабляет защитные силы, и организм начинается сдаваться. Вот тут и запускается механизм развития синдрома повышенной усталости и нейроиммуноэндокринного синдрома, которые станут фундаментом для формирования описываемого патологического процесса (СХУ).
Где искать причину хронической усталости?
Синдром хронической усталости – многофакторное нарушение. Его симптомы может вызывать целый ряд – или даже комбинация – заболеваний различных органов и систем. Рассмотрим основные причины синдрома и возможности их проверки.
Вирусные заболевания
Изначально синдром хронической усталости выявили у пациентов, переболевших вирусом герпеса.
В последние годы распространенность СХУ связана с коронавирусом, он стал одним из ключевых симптомов постковидного синдрома, о нем мы подробнее писали.
Если же вы не переносили в недавнем времени вирусные заболевания, а хроническая усталость вас все равно беспокоит – возможно, у вас есть нераспознанная вирусная инфекция, которая проявляет себя через СХУ.
Как проверить:
· Сделать общий и биохимический анализ крови
· Пройти анализ на скрытые инфекции (ИППП и ЗППП)
Иммунные нарушения
Нарушение функцийиммунный клеток – естественных клеток-киллеров (формируют врожденный иммунитет) и Т-лимфоцитов (обеспечивают клеточный иммунитет, борются с вирусами).
Повышение выработки цитокинов – белков, которые направляют иммунный ответ организма. Если их слишком много, иммунитет работает чрезмерно резко, провоцируя воспалительные процессы.
Повышение аутоантител – антител, которые «нападают» на собственные здоровые клетки организма и провоцируют аутоимунные заболевания (например, ревматоидный артрит и рассеянный склероз).
Как проверить:
Провести исследование иммунного статуса (иммунограмму).
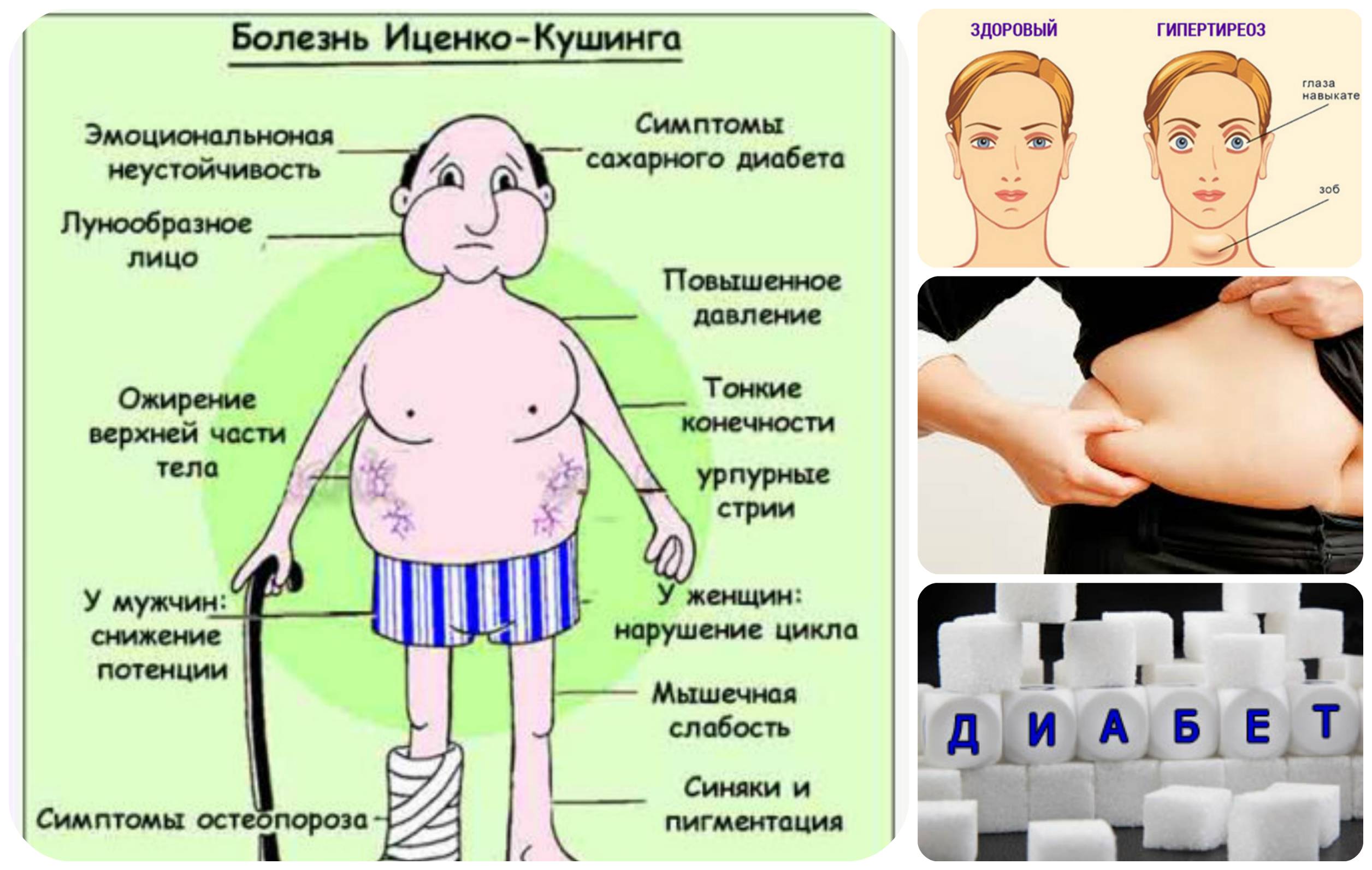
Эндокринные нарушения
Симптомы хронической усталости также может вызывать переизбыток или недостаток некоторых гормонов на фоне эндокринных нарушений:
· Гипотиреоз – снижение функции щитовидной железы
· Тиреотоксикоз – переизбыток гормонов щитовидки
· Сахарный диабет 1 типа – повышенный уровень глюкозы в крови
· Дефицит тестостерона у мужчин
· Надпочечниковая недостаточность
· Гиперкортицизм – избыток продукции кортизола надпочечниками
· Нарушение фосфорно-кальциевого обмена
Как проверить:
· Анализ крови на уровень гормонов
· Анализ мочи и крови на кальций и фосфор
· УЗИ эндокринных органов
Нарушение клеточного метаболизма
СХУ также может быть вызван тем, что организм не способен вырабатывать энергию из стандартного для этой задачи «топлива» – глюкозы, аминокислот и жирных кислот. Чаще всего это происходит из-за естественных процессов старения, но также может быть следствием малоподвижного образа жизни и нездорового питания.
Как проверить:
Сдать анализ венозной крови на метаболический баланс (метаболический профиль)
Нарушение кроветворения
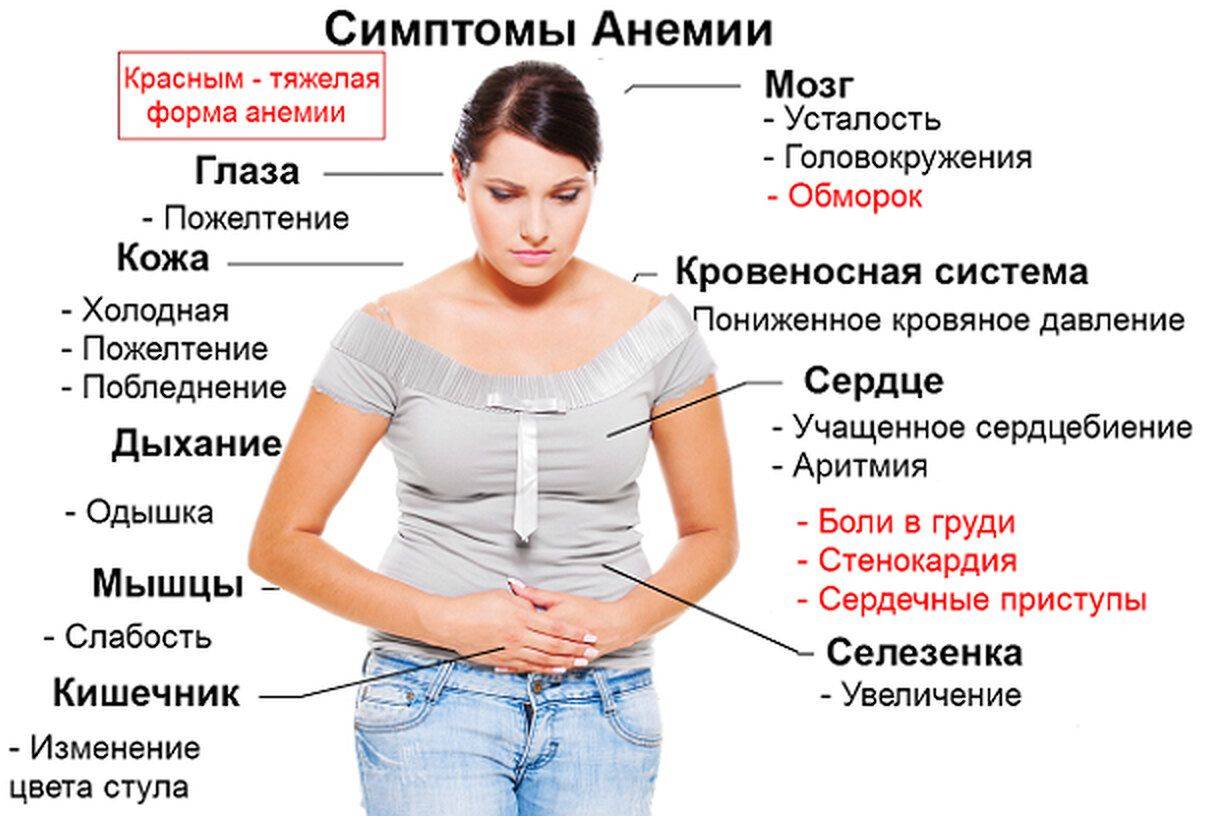
Хроническую усталость также может вызывать анемия, или малокровие. Причины:
· Дефицит железа и нарушение выработки гемоглобина
· Дефицит витамина B12 и фолиевой кислоты
· Недостаток выработки эритроцитов, лейкоцитов и тромбоцитов
· Чрезмерное разрушение эритроцитов
· Заболевания костного мозга
· Опухоли мозга
Как проверить:
· Общий и биохимический анализ крови
· Анализы крови на железо, В12 и фолиевую кислоту
· При необходимости, по показаниям врача – МРТ мозга и аспирация костного мозга
Сердечно-сосудистые нарушения
У некоторых пациентов (чаще у подростков) симптомы СХУ связаны с ортостатической непереносимостью – состояние ухудшается при попытке занять вертикальное положение тела и улучшается при лежании. Причины:
· Нервно-опосредованная гипотензия – нарушение регуляции артериального давления при вертикальном положении тела
· Постуральная ортостатическая тахикардия – нарушение сердечного ритма при переходе от лежания к стоянию
Как проверить:
· Пройти проверку у кардиолога с замером давления и пульса в разных положениях тела
· Пройти электрокардиограмму и другие исследования по назначению врача
Психические нарушения
И, наконец, если исключены физиологические причины хронической усталости, можно говорить о психической природе нарушения:
· – например, нездоровый график работы с повышенными психоэмоциональными нагрузками, затяжные проблемы в семье и отношениях, и т.д.
·
· Невротические расстройства –,, расстройства адаптации и т.д.
·
Как проверить:
Обратиться за консультацией к клиническому психологу или психиатру.
Если вы заметили у себя признаки хронической усталости – не занимайтесь самолечением, обратитесь к врачу-терапевту! За этим состоянием могут скрываться опасные заболевания, и чем раньше вы о них узнаете – тем быстрее и эффективнее сможете восстановить самочувствие.
А вы или ваши близкие сталкивались с синдромом хронической усталости? Поделитесь своим опытом!
И будьте здоровы!
Симптомы, которые должны сподвигнуть на поход к врачу
Однако за диагнозом ходят к врачу, поэтому, если принятые самостоятельно меры не помогают, следует направиться в поликлинику и предъявить свои жалобы. Поводом для похода туда могут стать такие признаки нездоровых изменений в организме:
- Постоянная усталость, упадок сил;
- Похудение, снижение аппетита;
- Безразличие к окружающему миру;
- Навязчивое желание выпить или покурить (чтобы успокоиться);
- Проблемы с кожей, аллергические реакции;
- Головокружение и тяжелые головные боли;
- Снижение остроты зрения, неприятные ощущения в глазах;
- Болевые ощущения в местах локализации подмышечных и шейных лимфоузлов, которые при пальпации оказываются увеличенными;
- Дискомфорт (иногда боль), в горле;
- Длительная (в течение месяца) утомляемость, слабость, вялость, упадок сил;
- Уставший внешний вид, нездоровый цвет лица;
- Повышение температуры тела (субфебрилитет).
Общие показания при нарушении ритма сна
При сонливости в дневное время необходимо придерживаться простых норм и правил, независимо от того, каике причины вызвали патологическое состояние:
- отказаться от крепкого кофе и чая (особенно в вечернее время);
- исключить из рациона тяжелую, высококалорийную пищу;
- включить в режим дня физкультуру и прогулки перед сном;
- избегать стрессов;
- отказаться от горячих ванн и душа (отдавайте предпочтение теплой и прохладной воде);
- исключить алкоголь и курение.
Обязательно пройдите диагностическое обследование. Сонливость редко возникает без видимых причин, поэтому не стоит рассчитывать на то, что неприятное состояние пройдет само по себе.
Последствия медикаментозной терапии
Некоторые виды медицинских средств вызывают повышенную сонливость, головную боль, сухость во рту и другие неприятные побочные эффекты. К таким препаратам, в первую очередь, относятся нейролептики, транквилизаторы, антидепрессанты. Тягу ко сну усиливают и некоторые лекарства, назначаемые при гипертонии, в частности, к ним относятся клофелин, амлодипин, кондилин.
Большинство антигистаминных средств предшествующего поколения, назначаемых при лечении аллергии, обладают снотворным и седативным эффектом. Это димедрол, пипольфен, супрастин, тавегил. Некоторые препараты снижают концентрацию внимания. При отмене приема лекарств все негативные симптомы проходят.
Лечение ожирения
Лечение пациентов назначается в соответствии с типом ожирения.
Предожирение и 1 тип: на этом этапе очень важно увеличить энергозатраты, скорректировать режим питания, убрать из рациона быстрые углеводы и добавить физическую нагрузку.
Второй тип нередко осложняется метаболическим синдромом, артериальной гипертензией. Помимо правильного образа жизни и тренировок, важен контроль лабораторных тестов крови (уровень холестерина, глюкозы, гормонов щитовидной железы)
В зависимости от “слабых” мест, врач назначает медикаментозное лечение.
Третий тип. В этой ситуация требуется комплексная и безотлагательная помощь диетологов, эндокринологов, неврологов, кардиологов, психотерапевтов, а иногда – хирургов.
Четвертый тип. Риски, ассоциированные с чрезвычайно большим весом, оказываются смертельно опасны. Поэтому частым методом оказывается хирургическое вмешательство.
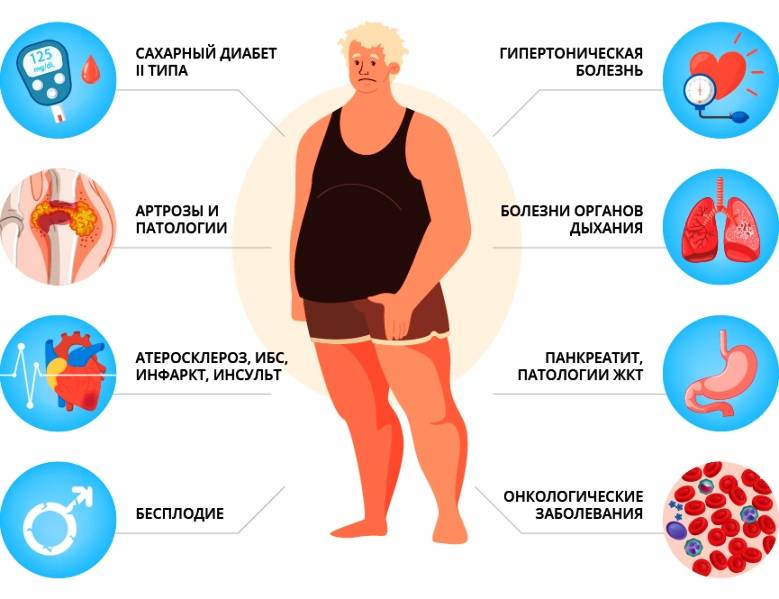
Что такое ожирение
Ожирение – хроническое заболевание, которое характеризуется чрезмерным накоплением жира в подкожном слое и внутренних органах. Диагноз представляет огромную угрозу для пациента и несет за собой ряд негативных процессов в организме: начиная от небольших гормональных нарушений и заканчивая онкологией.
American Society for Metabolic and Bariatric Surgery Updates ( Американское общество специалистов в области метаболической и бариатрической хирургии) определяет ожирение как хроническое рецидивирующее многофакторное нейроповеденческое заболевание, при котором увеличение жира в организме способствует дисфункции жировой ткани и биомеханическому воздействию жировой ткани на окружающие ткани с развитием метаболических и психосоциальных последствий для здоровья.
Для оценки стадии ожирения используют индекс массы тела (ИМТ), который рассчитывается как соотношение массы тела (в килограммах) к росту (в метрах), возведенному в квадрат: массарост2. Диагноз “Ожирение” ставится, когда масса тела человека превышает норму более, чем на 20%.
Согласно данным Минздрава РФ, в 2020 году наибольшая доля людей с ожирением в России выявлена в Ленинградской области и Алтайском крае, а наименьшая – в Приморском крае, Чечне, Ингушетии. А всего в России зарегистрировано около 2 млн людей с ожирением. Конечно, реальная цифра значительно отличается от статистики, потому что далеко не каждый человек с этой проблемой обращается за профессиональной помощью.
Другие статьи по теме:
- Абузусная головная боль
- Головная боль
- Головная боль в висках
- Вторичная головная боль
- Боли в правом глазу и голове
- Головная боль при беременности
- Болит голова за правым ухом
- Головная боль и тошнота
- Боль в правом ухе и голове
- Головная боль в лобной части
*Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Клинический Институт Мозга не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте neuro-ural.ru.
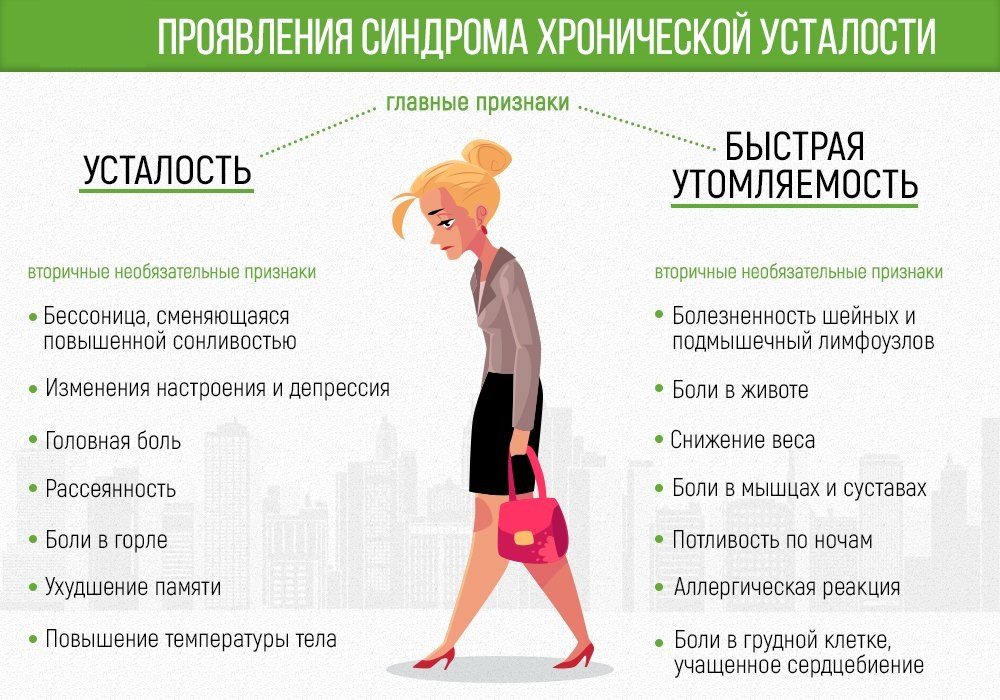
Как отличить обычную усталость от астении
Основными признаками астении считают непривычную повышенную утомляемость и истощение после минимальных усилий («сел завтракать и уже устал») в сочетании с хотя бы двумя из следующих симптомов, к которым относятся: мышечные боли, головокружение, головные боли, нарушение сна, неспособность расслабиться, раздражительность и нарушения ЖКТ, рассказала Вероника Шишкова, д.м.н., руководитель отдела профилактики когнитивных и психоэмоциональных нарушений Национального медицинского исследовательского центра терапии и профилактической медицины МЗ РФ
Также астении часто сопутстувуют снижение внимания и работоспособности, невозможность сконцентрироваться, ухудшение памяти. Есть и психологические проявления: потеря уверенности в себе, частая смена настрения, тревога, раздражительность и страхи.
Итак: усталость – это физиологическое состояние, которое возникает после адекватной нагрузки, проходит после отдыха и не требует лечения, а астения – это болезненное состояние, наступающее после самых незначительных усилий и не покидающее человека даже после отдыха, а потому – требующее лечения.
В принципе, астения – это обычный этап выздоровления после заболевания или хирургического вмешательства, но в норме она должна вскоре пройти, а после ковида – не проходит месяцами, у некоторых пациентов даже больше года. У переболевших новой коронавирусной инфекцией астения стала жалобой №1.
Лечение бессонницы
Способ лечения бессонницы зависит от ее причины. Если проблемы со сном возникли на фоне какого-либо соматического заболевания, требуется устранить его или максимально снизить выраженность симптоматики.
Для устранения непосредственно инсомнии используются медикаментозные и немедикаментозные средства. В распоряжении врачей имеется большое количество препаратов, влияющих на тот или иной аспект сна. Чаще всего используются:
- снотворные: облегчают засыпание и снижают риск ночных пробуждений;
- транквилизаторы: назначаются при сопутствующей тревожности;
- мелатонин: гормон, вырабатывающийся организмом в темное время суток; способствует наступлению сна; препарат особенно актуален при смене часовых поясов или необходимости восстановления нормального ритма сна и бодрствования после нескольких ночных смен.

Экспертное мнение врача
Мурзина Елена Геннадьевна
Врач-невролог, остеопат, мануальный терапевт
Препараты этих групп должны использоваться исключительно по назначению врача, поскольку бесконтрольный прием может привести к привыканию, а резкая отмена – к серьезной бессоннице. Исключение составляют препараты на растительной основе (пустырник, валериана и т.п.), но и ими не стоит злоупотреблять.
Хороший эффект при бессоннице оказывает психотерапия, особенно если проблема вызвана острым или хроническим стрессом. Как правило, используются когнитивно-поведенческие методики. Они помогают пациенту:
- успешно справляться с наплывом тревожных мыслей;
- настроиться на позитивное восприятие действительности;
- самостоятельно устранять факторы, способствующие чрезмерной тревожности;
- своевременно обращаться за помощью к близким и к врачам, а также принимать их помощь.
В некоторых случаях нарушения сна удается эффективно устранить с помощью гипноза.
Можно попробовать избавиться от напасти собственными силами
Избавиться от постоянной усталости можно попытаться собственными силами, если, конечно, она сформировалась действительно от «сумасшедшего» жизненного ритма и связанного с ним нервного перенапряжения, а не в силу этиологических факторов СХУ (вирусы, экология, вредные вещества).
Проанализировав свой образ жизни и, убедившись, что «сам (а) виноват (а)», нужно составить программу действий хотя бы на ближайший месяц (а вдруг понравится?):
Таблетки при хронической усталости, от которой запланировано избавиться самостоятельно – последнее дело. Антидепрессанты, снотворные и прочие успокаивающие лекарственные средства назначит психотерапевт, если эксперимент не пройдет. Самостоятельно можно употреблять витамины, антиоксиданты и пить лекарственные чаи, приобретенные в аптеке.
Патогенез нарушения сна
Если естественные биологические ритмы человека начинают колебаться с разной цикличностью или менять интенсивность, то такие ритмы называются циркадными. Они тесно связаны со сменой дня и ночи. За регуляцию этих циркадных ритмов отвечает эпифиз (пинеальная или шишковидная) – железа, расположенная в мозге и относящаяся к нейроэндокринной системе.
Эпифиз, в свою очередь, отвечает за выработку мелатонина. Его секреция усиливается с наступлением темноты (а через пару часов организм отходит ко сну), если же что-то помешает его выработке, то засыпание сместится. Нарушать работу эпифиза могут внешние факторы (яркий свет, шум) и внутренние (заболевания, стресс).
Мелатонин играет важную роль в регуляции цикла бодрствования и сна. Баланс этого ритма легко нарушается такими влияниями, как смена часовых поясов, и приводит расстройству ночного сна.
Недостаток дофамина – гормона радости сказывается на двигательной активности. Нарушается процесс подачи нейронных импульсов к мышечным тканям.
Снижение выработки нейропептидов орексина А и В провоцирует постоянное бодрствование. Нарушение секреции этих нейромедиаторов наблюдается у людей с нарколепсией. Это хроническое заболевание, при котором мозг внезапно засыпает.
Еще один процесс, который ведет к нарушениям и расстройства сна – это диссоциация сна. Пациент не воспринимает реальность, все события происходят будто с кем-то другим. Это провоцирует сомнамбулическое состояние и стереотипную активность – в режиме сна происходят непроизвольные движения – подергивания, почесывания, бормотание.