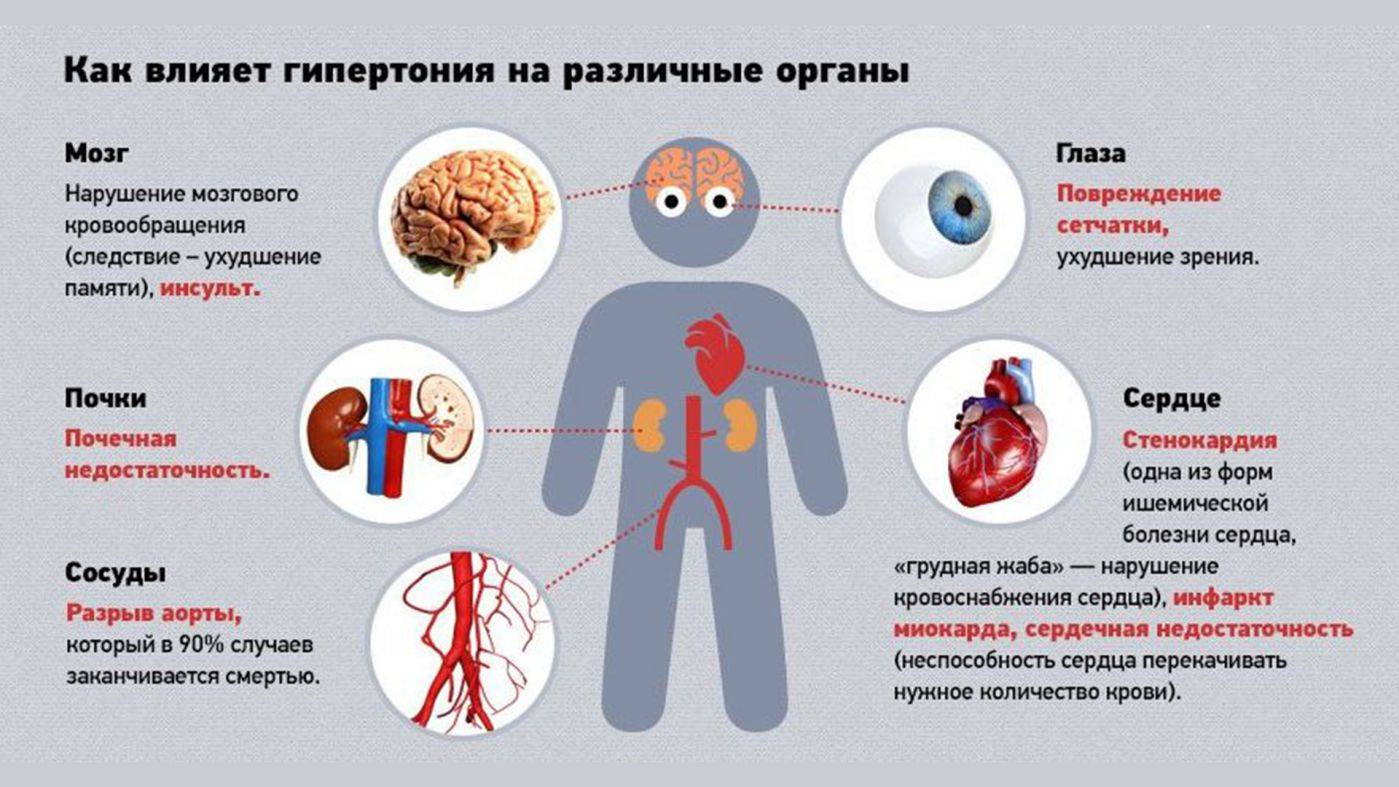
У кого может произойти инсульт? Предрасполагающие факторы
Принято считать, что инсульт происходит только у пожилых людей. Однако в последние десятилетия болезнь стремительно «молодеет». Приступ может случиться уже в 40 лет и даже раньше.
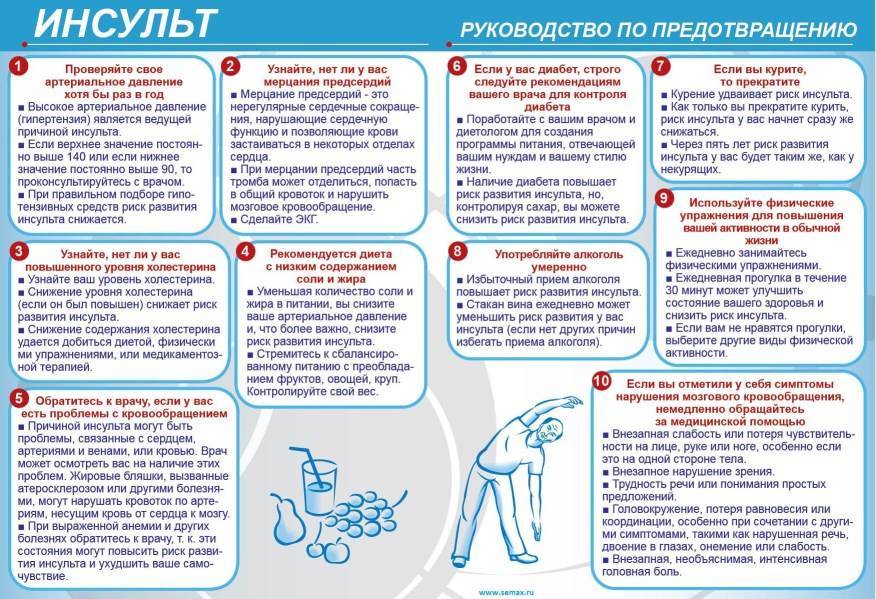
Основные факторы риска:
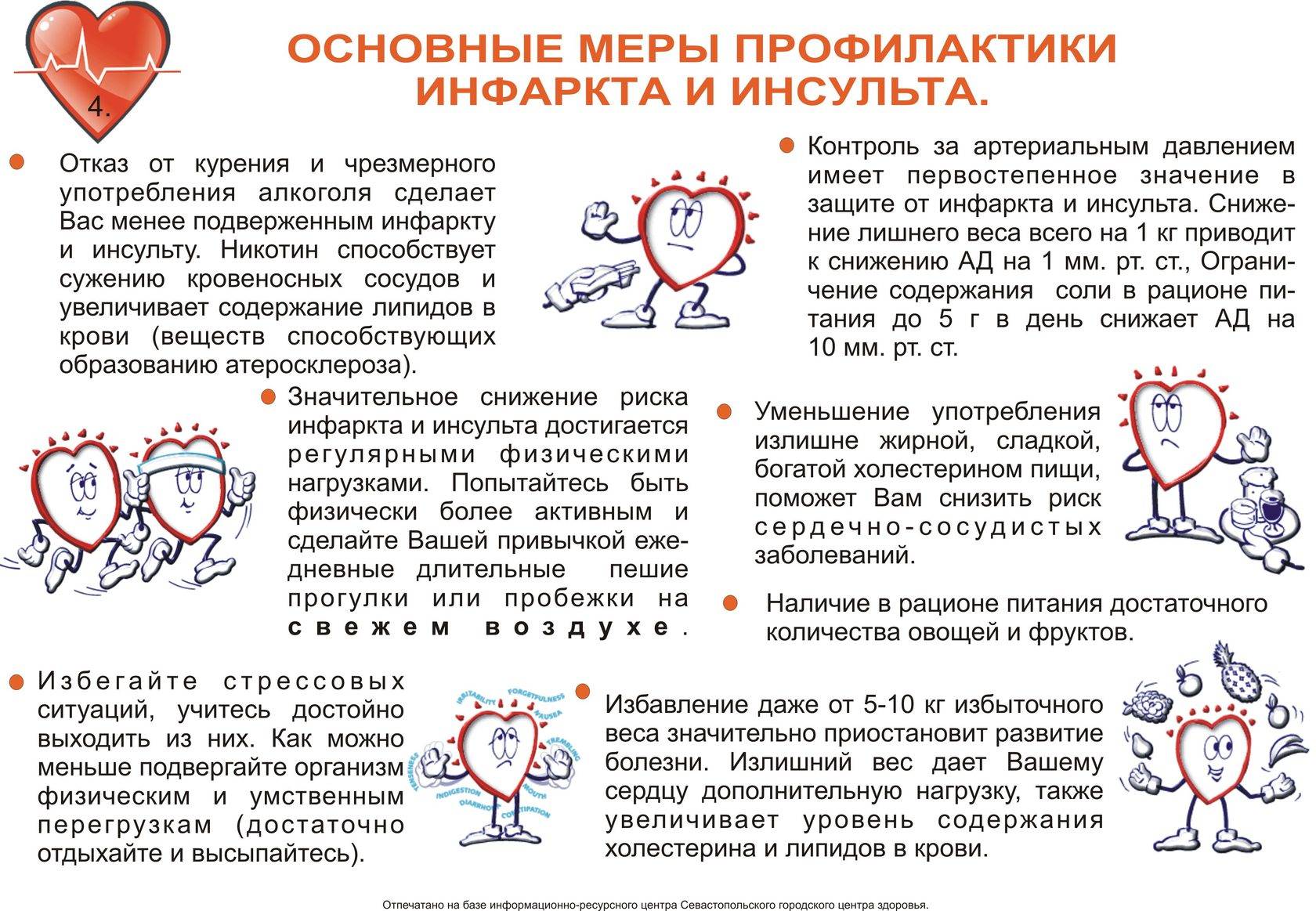
- нарушение режима сна и питания при входе в «опасный» возраст – свыше 50-ти лет;
- гипертония;
- хронические болезни сердца;
- высокие стрессовые нагрузки на работе;
- курение и злоупотребление алкоголем;
- временные, быстро проходящие ишемические атаки;
- высокий уровень холестерина в крови;
- ожирение;
- сахарный диабет (при нем повышается вероятность не только первого, но и повторного инсульта);
- наследственный фактор;
- отсутствие своевременной госпитализации при приступе и квалифицированной врачебной помощи в муниципальных больницах;
- травмы (самая редкая причина инсульта)
При этом симптомы и причины различаются у женщин и мужчин.
Главные отличительные черты женских приступов:
- преобладание заболевания по геморрагическому типу;
- очень длительное и тяжелое восстановление функций;
- высокая смертность;
- высокие нагрузки на сосуды во время вынашивания ребенка;
- среди основных причин выделяют мигрени, головные боли, большие стрессы;
- проще увидеть первые симптомы приближающегося «удара»;
- один из провоцирующих факторов – прием оральных контрацептивов.
Самые ярко выраженные симптомы у женщин включают: слабость, замедленность движений, одышку, хрипы, повышенное сердцебиение, «размытое» зрительное восприятие, двоение в глазах, обморок, нарушение слуховой функции, боль с одной стороны лица и тела, нестерпимую головную боль.
У мужчин
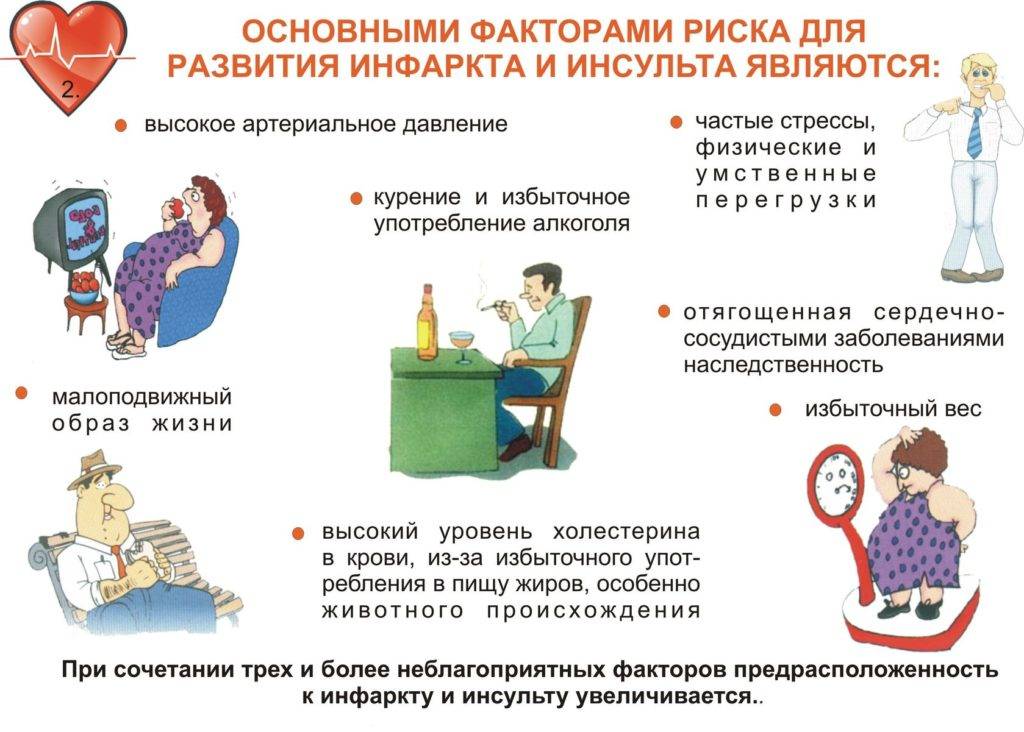
Основные факторы риска – это нарушенное кровообращение, закупорка сосудов, разрыв артерий с последующим кровоизлиянием, сгущение крови вследствие различных заболеваний, ожирение, сахарный диабет, дефицит двигательной активности, неправильный рацион и нарушение режима питания, вредные привычки, сильные физические нагрузки, вегетососудистая дистония, гипертония.
Основные признаки инсульта у мужчин могут проявляться периодически, но через время проходить. В этой ситуации самое опасное – решить, что беда миновала. Ведь, скорее всего, это просто преходящие ишемические атаки, сигнализирующие о приближении инсульта.
При ишемическом типе мужчина может ощущать головокружение, сильную головную боль (ее не купируют обезболивающие), слабость, снижение чувствительности в конечностях и их онемение, присутствуют непродолжительные обмороки, рвота.
Геморрагический приступ выражается потерей сознания, резким повышением давления, лицо сильно краснеет, при дыхании слышны шумы, заметна асимметричность лица, бывает рвота.
Вопрос эксперту. Инсульт.
Поддержание нормального уровня сахара
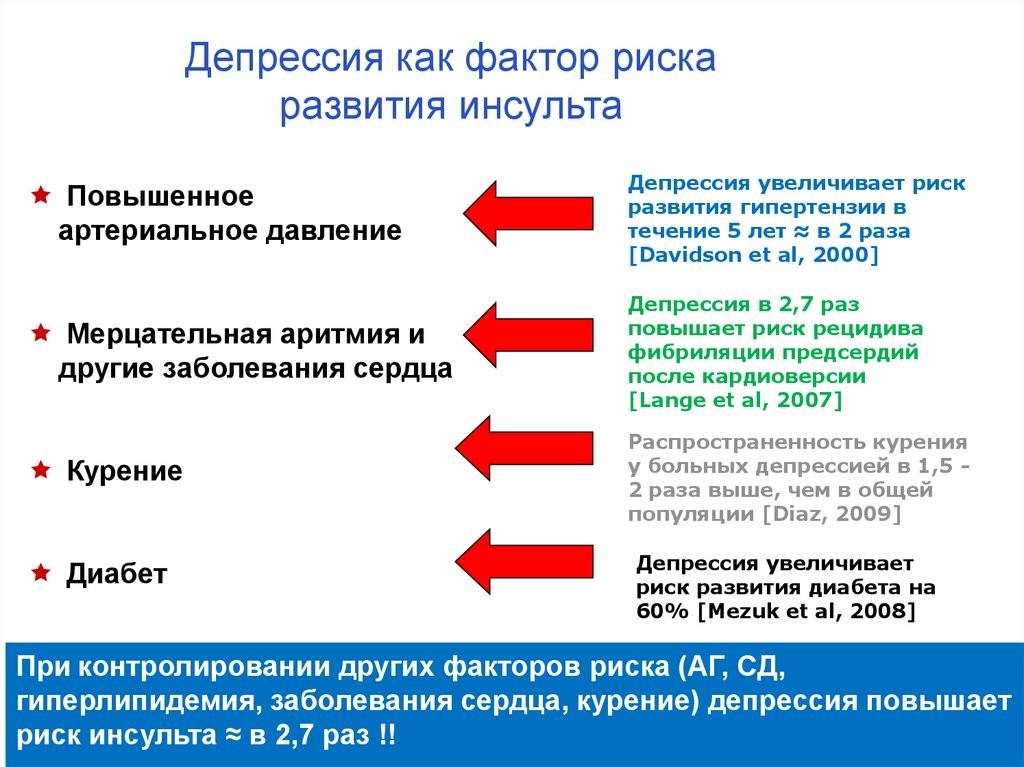
Глюкоза необходима органам и тканям, но ее избыточное содержание в крови чревато негативными последствиями для здоровья сосудистой системы. Исследования доказали, что при диабете риск инсульта повышается в три-пять раз, причем болезнь отличается более острым течением и большим масштабом поражения. Повышенный уровень глюкозы в крови плохо влияет на здоровье мелких сосудов, приводит к нарушению кровообращения, повреждению сосудистых стенок. Такое состояние называют диабетической ангиопатией.
Диабетики также подвержены раннему развитию атеросклероза: при сахарном диабете его симптомы диагностируют на 10-12 лет раньше, чем у людей без диабета. Атеросклероз поражает сонные и позвоночные артерии, приводит к сужению просвета сосудов и нарушению кровотока.
Для профилактики инсультов важно регулярно контролировать уровень глюкозы, избегать злоупотребления продуктами с большим количеством быстрых углеводов и жира. Если у пациента диагностирован СД, необходимо придерживаться рекомендаций врача по приему лекарств и питанию
Современные препараты позволяют держать сахар под контролем и тем самым избежать негативного влияния гипергликемии на здоровье.
Первые признаки инфаркта миокарда: когда начинать действовать?
Инфаркт миокарда – это острое состояние, возникающее при ишемической болезни сердца и сопровождающееся выраженной недостаточностью кровообращения в коронарных сосудах и некрозом части тканей мышцы сердца. В 10 – 12% случаев оно опасно для жизни больного. Чаще инфаркт наступает у мужчин старше 60 лет, но после наступления менопаузы женщины так же попадают в группу риска. В последние годы наблюдается существенное «омоложение» данного состояния и развитие наркоза сердечной мышцы у 20-30 летний молодых людей наблюдается все чаще.
У 90% больных с ИБС инфаркт провоцируется тромбозом венечной артерии, вызываемым атеросклерозом. Так же провоцировать недостаточность коронарного кровообращения могут следующие причины:
тромбоз и спазм коронарных сосудов;
травмы сердца;
опухоли или метастазы.
В группу риска по развитию инфаркта входят люди с такими патологиями и состояниями:
атеросклероз;
гипертоническая болезнь;
ожирение;
сахарный диабет;
повышенный уровень ЛПНП в крови;
адинамия;
нарушения свертываемости крови;
курение и алкоголизм;
чрезмерные психоэмоциональные и физические нагрузки.
Обычно приступ начинается внезапно, но у некоторых больных может присутствовать предынфарктное состояние, проявляющееся повышением температуры, тахикардией и аритмией, синюшностью слизистых оболочек, резкой бледностью, повышением артериального давления с его последующим снижением. Такое состояние может длиться от нескольких часов до нескольких суток или недель.
Основным признаком инфаркта является сильнейшая боль за грудиной, которая носит продолжительный характер. Она отличается от возникающих при стенокардии болей тем, что проявляется на протяжении более чем 15 минут и не устраняется даже повторным приемом Нитроглицерина. Обычно боль возникает после физического или психоэмоционального перенапряжения.
Незамедлительные действия по оказанию первой помощи при инфаркте должны выполняться сразу же после возникновения следующих симптомов:
сильная и продолжительная боль за грудиной жгучего, кинжального, разрывающего, сдавливающего характера (она присутствует на протяжении получаса и не устраняется или купируется лишь частично привычным приемом Нитроглицерина);
сильное беспокойство и страх смерти;
боль отдает в левую (иногда в правую) руку, лопатку, межлопаточную зону, шею, зубы;
холодный липкий пот;
головокружение или обморок;
бледность;
тошнота;
затрудненность дыхания и одышка (иногда);
учащенный и аритмичный пульс.
Примерно в 20% случаев инфаркт миокарда протекает в нетипичной форме и не сопровождается болями в области сердца. В таких случаях симптомы могут быть следующими:
с атипичным местом локализации боли – она сосредотачивается в левой руке, на кончике мизинца левой руки, в шейно-грудном отделе позвоночника или в лопатке, в зоне нижней челюсти или шее, болевой синдром дополняется типичными проявлениями инфаркта;
при гастрическом типе приступа – расстройства пищеварения и боли в животе;
при астматическом – одышка и удушье, сухой кашель;
при аритмическом – учащенный и аритмичный пульс;
при церебральном – помрачение сознания, головокружение, тошнота и рвота, нарушения речи;
при отечном – выраженная слабость, одышка, быстрое нарастание отеков;
при безболевом – дискомфорт в грудной клетке, слабость, повышенная потливость.
Первые признаки инфаркта и любые подозрения на его развития – повод для вызова Скорой помощи. Оператору необходимо обязательно сообщить о симптомах и предположении вероятности развития инфаркта. После этого следует сразу же приступить к оказанию доврачебной неотложной помощи.
Деятельность ВОЗ
Под руководством ВОЗ в 2013 году все государства-члены (194 страны) достигли согласия в отношении глобальных механизмов для снижения бремени предотвратимых НИЗ, включая «Глобальный план действий по профилактике НИЗ и борьбе с ними на 2013-2020 годы». Этот план направлен на сокращение числа случаев преждевременной смерти от НИЗ на 25% к 2025 году с помощью 9 добровольных глобальных целей. 2 из этих глобальных целей непосредственно направлены на профилактику ССЗ и борьбу с ними.
Шестая цель Глобального плана действий в отношении НИЗ предусматривает снижение распространенности случаев повышенного кровяного давления в мире на 25%. Повышенное кровяное давление является одним из основных факторов риска сердечно-сосудистых заболеваний. Уровень распространенности повышенного кровяного давления (определяемого как систолическое и/или диастолическое давление ≥140/90 мм. рт.ст.) в мире среди лиц в возрасте 18 лет и старше в 2014 году составлял около 22%.
Для достижения этой цели необходимо снизить частоту случаев гипертонии путем осуществления общенациональных мер политики, направленных на борьбу с поведенческими факторами риска, включая вредное употребление алкоголя, отсутствие физической активности, избыточную массу тела, ожирение и высокий уровень потребления соли. Для раннего выявления и экономически эффективного ведения случаев гипертонии в целях профилактики инфаркта миокарда, инсульта и других осложнений необходим подход с учетом всех факторов риска.
Восьмая цель Глобального плана действий в отношении НИЗ предусматривает обеспечение, по крайней мере, для 50% людей, имеющих соответствующие показания, лекарственной терапии и консультирования (включая контроль гликемии) для профилактики инфаркта миокарда и инсульта. Профилактика инфаркта и инсульта с помощью комплексного подхода с учетом общего сердечно-сосудистого риска является более эффективной с точки зрения затрат мерой, чем проведение лечения на основе только пороговых значений отдельных факторов риска, и она должна являться частью базового пакета услуг для обеспечения всеобщего охвата медико-санитарной помощью. Для достижения этой цели потребуется укрепление основных компонентов системы здравоохранения, включая финансирование служб медицинской помощи для обеспечения доступа к основным технологиям здравоохранения и основным лекарственным средствам для лечения НИЗ.
В 2015 году страны приступят к установлению национальных целевых ориентиров и оценке достигнутого прогресса в отношении базовых показателей 2010 года, указанных в «Докладе о ситуации в области неинфекционных заболеваний в мире, 2014 год». Генеральная Ассамблея ООН проведет в 2018 году третье совещание высокого уровня по НИЗ для рассмотрения прогресса в достижении странами добровольных глобальных целей к 2025 году.
Лечение
Терапия инсульта в острый период может включать:
- Купирование боли, коррекция температуры тела (парацетамол, эффералган, напроксен, диклофенак, нередко – опиаты, пропафол). Внутривенно ставят аспизол, дантролен, капельно – магния сульфат.
- Снижение артериального давления, что способствует остановке кровотечения в головном мозге. С этой целью внутривенно вводятся препараты: лабеталол, никардипин, эсмолол, гидралазин. Тем не менее, резкого снижения давления в первые дни не допускают. Далее назначаются таблетированные препараты – каптоприл, эналаприл, капотен (в качестве базисной терапии перорально или через зонд).
- Диуретики при стойком повышении давления (хлоротиазид, андапамид, лазикс), антагонисты кальция (нимотоп, нифедипин).
- В случае резкой гипотензии назначаются вазопрессоры капельно (норадреналин, мезатон, допамин).
- Нередко применяют постоянную внутривенную инфузию для введения вышеперечисленных препаратов с контролем уровня давления каждые 15 минут.
- Для уменьшения отека мозга рекомендуется дексаметазон в течение 3-х дней (внутривенно). Если отек прогрессирует, капельно вводят глицерин, манит, альбумин, рефортан.
- Нередко применяют постоянную внутривенную инфузию для введения вышеперечисленных препаратов с контролем уровня давления каждые 15 минут.
- Препараты для коррекции неврологических симптомов (седативные – диазепам, миорелаксанты – векурониум).
- Местная терапия направлена на устранение пролежней и включает обработку кожи камфарным спиртом, присыпание тальком.
- Симптоматическая терапия – противосудорожные средства (лоразепам, тиопентал или наркоз на 1-2 часа), лекарства от рвоты и тошноты (метоклопрамид, торекан), против психомоторного возбуждения (галоперидол). При пневмонии и урологических инфекциях проводится курс антибактериального лечения.
При наличии крупных гематом (более 50 мл.) выполняется оперативное вмешательство. Иссечение участка кровоизлияния может быть проведено, если она локализована в доступной части головного мозга, а также, если больной не находится в коматозном состоянии. Чаще всего, применяется клипирование шейки аневризмы, пункционно-аспирационное устранение гематомы, прямое ее удаление, а также дренирование желудочков.
Другие статьи
Каллаева Аида Хайрутдиновна
гинеколог-эндокринолог, кольпоскопист, ювениолог

Воспалительные заболевания органов малого таза
Тема воспалительных заболеваний органов малого таза (ВЗОМТ) очень актуальна в наши дни.
5 октября 2022
Гусейнова Раиса Саидовна
венеролог, дерматолог, трихолог

Причины выпадения волос
Выпадение волос — это частичная или полная утрата волос на голове и теле, которая может быть вызвана внешними и внутренними при…
22 августа 2022
Гусниев Магомед Абдурагимович
онколог-уролог, ТРУЗИ, уролог
Рак мочевого пузыря: современные методы диагностики и лечения
Рак мочевого пузыря (РМП) — это злокачественное новообразование, которое поражает ткани мочевого пузыря.
17 августа 2022
Казбекова Салихат Исаевна
кардиолог, ревматолог, терапевт, экг
Нарушения сердечного ритма
Нарушения ритма сердца — это изменение частоты, ритмичности и последовательности сокращений сердечной мышцы.
15 августа 2022
Главное – вовремя обратиться к врачу
Врач, лечащий инсульты, – это невролог. Он принимает участие в восстановлении утраченных психических и физических функций. Основные задачи специалиста при работе с больными, которые уже выписаны из стационара – это вторичная профилактика, которая направлена на предотвращение повторного приступа, а также медикаментозное лечение последствий «удара».
Современным методом диагностики патологии является УЗ дуплексное сканирование сосудов шеи. Формируется изображение сосуда, отображается его проходимость и строение. Диагностика позволяет вовремя выявить и предотвратить сосудистые заболевания, включая инсульт.
Пройти исследование нужно при:
- частых обмороках, головных болях, головокружении;
- гипертонии;
- аритмии;
- повышенном уровне холестерина;
- черепно-мозговых травмах;
- нарушениях сна, зрения и слуха;
- ослабленном внимании, снижении памяти.
Необходимые исследования назначает врач-невролог. На основе данных диагностики прописывается лечение, которое различается, в зависимости от типа инсульта.
Адрес нашей клиники: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская
Реабилитация после инсульта
Неврологическое отделение горбольницы №5 – крупнейший нейрососудистый центр региона для оказания экстренной помощи пациентам с острым нарушением мозгового кровообращения. Здесь работают специалисты мультидисциплинарной бригады: неврологи, нейрореаниматологи, врачи и инструкторы-методисты по ЛФК, логопеды, психолог, физиотерапевт. Отделение рассчитано на 45 коек.
Реабилитация. Фото: АиФ
В медучреждении проводят первый этап реабилитации в остром периоде инсульта.
«В этот момент возможности реабилитации могут быть не очень велики, потому что довольно большой отрезок времени уходит на стабилизацию состояния пациента, предупреждение осложнений и так далее», – поделился Денис Юрьевич.
В больнице есть специальное оборудование. Например, тренажер с биологически обратной связью используют для восстановления функций рук. В специальной программе на экране монитора пациент выполняет задания при помощи движения пальцев или кисти.
«Головной мозг получает сигнал, насколько правильно действует рука. Современные технологии помогают в реабилитации после инсульта. За три года тренажеры показали свою эффективность», – отметил невролог.

Занятия на тренажере. Фото: АиФ
Для восстановления функций руки в отделении активно используют и роботизированный тренажер. Благодаря ему головной мозг вспоминает, какие именно движения следует совершать конечностям.
Последствия
Если больных удается спасти, они сталкиваются с неврологическим дефицитом – симптомами, обусловленными повреждением той зоны головного мозга, в которую произошло кровоизлияние.
Это могут быть таки последвия геморрагического инсульта:
- парезы и параличи – нарушение движений конечностями на одной половине тела, так как они постоянно находятся в полусогнутом положении и разогнуть их невозможно;
- нарушение речи и ее полное отсутствие;
- психические расстройства и раздражительность;
- постоянные головные боли;
- расстройства координации движений;
- невозможность самостоятельно ходить и даже сидеть;
- нарушения зрения вплоть до полной слепоты;
- перекошенность лица;
- вегетативное состояние – отсутствие любых признаков мозговой деятельности (сознания, памяти, речи, движений) при сохраненном дыхании и сердцебиении.
Симптомы болезни и их продолжительность зависят от локализации кровоизлияния и его объема. Первые 3 дня самые опасные, так как в это время в мозге происходят тяжелые нарушения. Большинство смертей (80–90%) происходят именно в этот период. Остальные 10–20% больных умирают в течении одной–двух недель. Выжившие пациенты постепенно восстанавливаются от нескольких недель до 9–10 месяцев.
Госпитализация в клинику
При острых сердечно-сосудистых, двигательных и речевых нарушениях мы рекомендуем госпитализацию больного в стационар нашей клиники. Преимущества стационарного лечения:
- Полноценная диагностика. В условиях стационара пациент проходит комплексную инструментальную диагностику: биохимический анализ крови на уровень глюкозы и холестерина, электрокардиографию и суточный мониторинг, УЗИ и допплерографию сонных артерий шеи, магнитно-резонансную и компьютерную томографию мягких тканей мозга.
- Выявление причин приступа. Тщательное аппаратное обследование помогает обнаружить причину прединсультного состояния – атеросклероз, гипертоническую болезнь, нарушения насосной функции сердца и другие патологии. А постановка точного диагноза позволяет начать необходимое лечение и предотвратить риск инсульта в будущем.
- Круглосуточная забота. В стационаре пациенту обеспечено круглосуточное наблюдение врачей. Опытный медперсонал сможет вовремя предотвратить новый приступ, или оказать экстренную помощь при ухудшении самочувствия, минимизировать последствия.
- Комплексное восстановление. Пациент проходит программу восстановления здоровой работы сердечно-сосудистой системы и когнитивных функций головного мозга. При этом он находится в безопасных, комфортабельных условиях, соблюдает здоровый режим сна и правильную диету, изолирован от стресс-факторов домашней среды.
Медицинские обследования
Важно следить за своим здоровьем, своевременно проходить плановые осмотры, которые включают:
- мониторинг артериального давления;
- контроль уровня холестерина – каждые 4-6 лет;
- измерение уровня сахара;
- ежегодная кардиограмма – всем людям старше 65 лет для своевременного выявления мерцательной аритмии;
- определение уровня С-реактивного белка, липопротеин-ассоциированной фосфолипазы А2 – больным с высоким риском развития инсульта, но без диагностированных заболеваний кровеносных сосудов;
- МРТ сосудов головного мозга – помогает выявить аневризмы у наиболее чувствительных групп населения: имеющих 2 и более родственников с диагностированной патологией: наследственный поликистоз почек, фибромускулярную дисплазию артерий шеи.
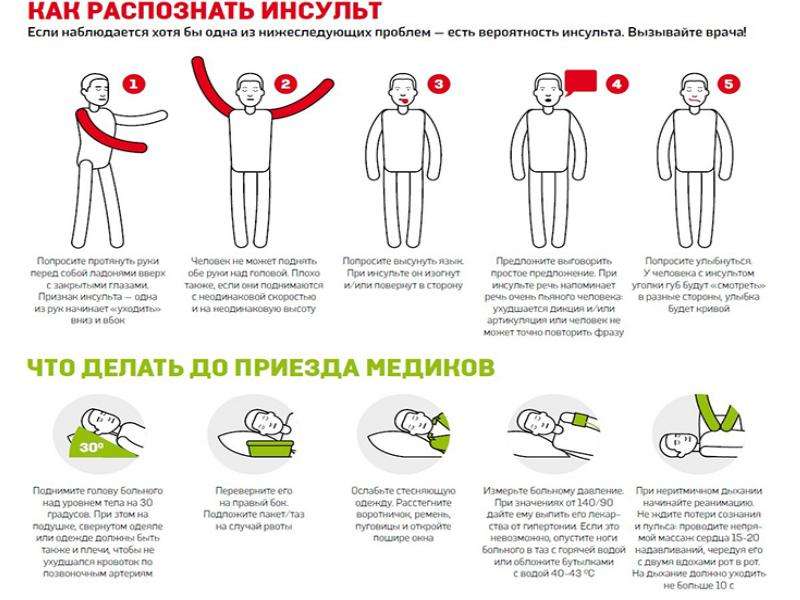
Неотложная помощь при инсульте: что сделать до приезда врача?
Каждый человек должен знать, как помочь при инсульте, и при его развитии сразу же вызвать Скорую, даже если это состояние проявлялось всего на протяжении нескольких минут. Оператору следует сообщить о вероятности наступления именно этой сосудистой катастрофы.
Неотложная помощь больному до приезда Скорой оказывается в следующей последовательности:
Попытаться предотвратить падение. Уложить пострадавшего на горизонтальную поверхность и приподнять голову на 30 градусов.
Снять стесняющую дыхание и кровообращение одежду: расстегнуть воротник рубашки и манжеты, снять галстук и ремень.
Обеспечит достаточный приток свежего воздуха и оптимальный температурный режим.
При появлении тошноты и рвоты повернуть голову на бок, вынуть изо рта зубные протезы и не допускать аспирации рвотных масс.
Каждые 5 минут измерять давление и пульс. При значительной артериальной гипертензии (180 – 220 мм рт. ст.) следует попросить пациента задержать дыхание. Если есть возможность, то для снижения давления можно использовать Каптоприл (под язык) или другой антигипертензивный препарат, который ранее принимался больным. Нельзя пользоваться сосудорасширяющими средствами (Но-шпа, Спазмалгон, Папаверин и пр.) и мочегонными. Эти препараты резко снижают артериальное давление и состояние больного ухудшится.
Если больной в сознании, то поддерживать его в таком состоянии. С ним следует говорить, не задавая вопросов, требующих ответа для сохранения максимального покоя, чтобы он не лишился способности восприятия.
Измерить температуру и при ее повышении до 38 градусов и выше дать больному принять 2 таблетки Парацетамола (другими жаропонижающими пользоваться нельзя).
При возможности дать больному принять сразу 10 таблеток Глицина или его аналога (активный компонент – аминоуксусная кислота) для стабилизации мозгового кровообращения.
Прибывшим специалистам Скорой необходимо сообщить показатели давлении, пульса, симптомы. Так же врачу нужно перечислить препараты, которые принимались больным.
Сердечно легочная реанимация при инсультах и инфарктах миокарда
В тяжелых случаях инсульты и инфаркты могут приводить к остановке сердца и дыхания
В таких ситуациях важно не растеряться, не медлить и начать проводить реанимационные мероприятия, позволяющие восстановить эти жизненно важные функции.. Если во время приступа произошел обморок или остановилось сердце, то необходимо оказать следующую неотложную помощь:
Если во время приступа произошел обморок или остановилось сердце, то необходимо оказать следующую неотложную помощь:
уложить больного на спину, под плечи подложить валик, вынуть изо рта протезы и обеспечить нормальное дыхание, для профилактики аспирации рвотных масс повернуть голову набок, обернуть пальцы тканью и удалять изо рта скопления слизи и рвоты;
начать проводить искусственное дыхание «изо рта в рот» и непрямой массаж сердца – через каждые 30 нажатий сделать 2 вдоха, частота нажатий – 75 – 80 в минуту.
Сердечно-легочная реанимация должна проводиться до приезда врачей.
Людям, находящимся в группе риска по развитию инсультов и инфарктов миокарда, следует помнить о вероятности развития таких сосудистых катастроф и регулярно контролировать свое состояние. Только бдительность и информированность больного и его окружения помогает снижать вероятность появления тяжелых приступов и оказывать правильную неотложную помощь.
Причины инсульта
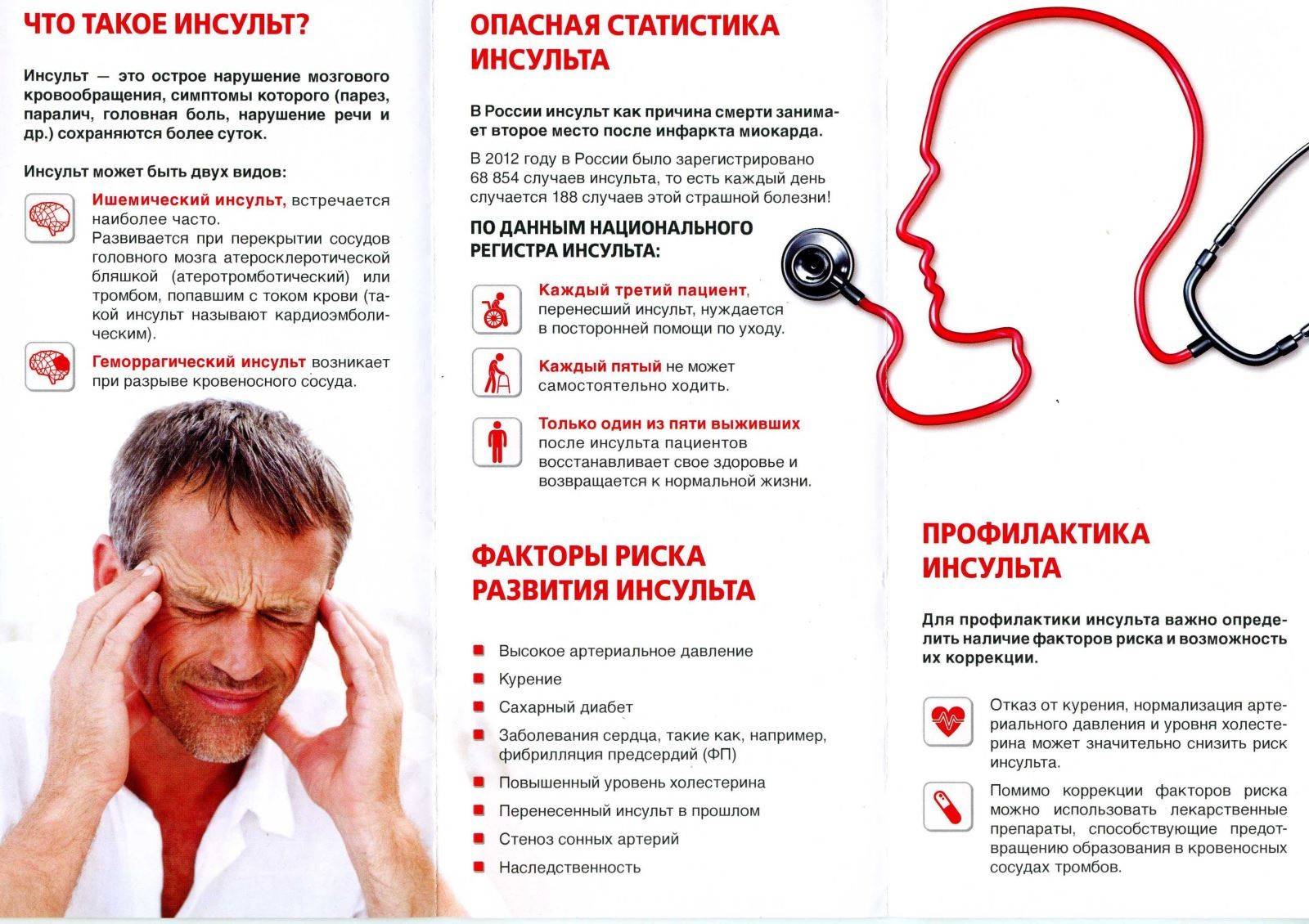
Для того, чтобы разобраться в причинах инсульта, необходимо знать о том, что существуют два главных типа инсульта:
- Ишемический инсульт
- Геморрагический инсульт
Каждый из этих двух видов инсультов имеет свои предрасполагающие факторы и механизмы развития.Ишемический инсульт – встречается в 75% случаев инсультов, и причиной является сгусток крови или тромб которые закупоривают сосуд головного мозга. Тромб или сгусток образуется в сосуде головного мозга, либо образуется в любом сосуде организма, откуда он вместе с током крови может попасть в сосуды головного мозга и закупорить их.Геморрагический инсульт – причиной является нарушение целостности сосуда головного мозга или другими словами его «разрыв». При разрыве сосуда кровь начинает скапливаться в прилежащих тканях. Кровь, скапливаясь в больших количествах, создает повышенное давление на ткани мозга, тем самым нарушая их деятельность.
Факторы риска и причины инсульта
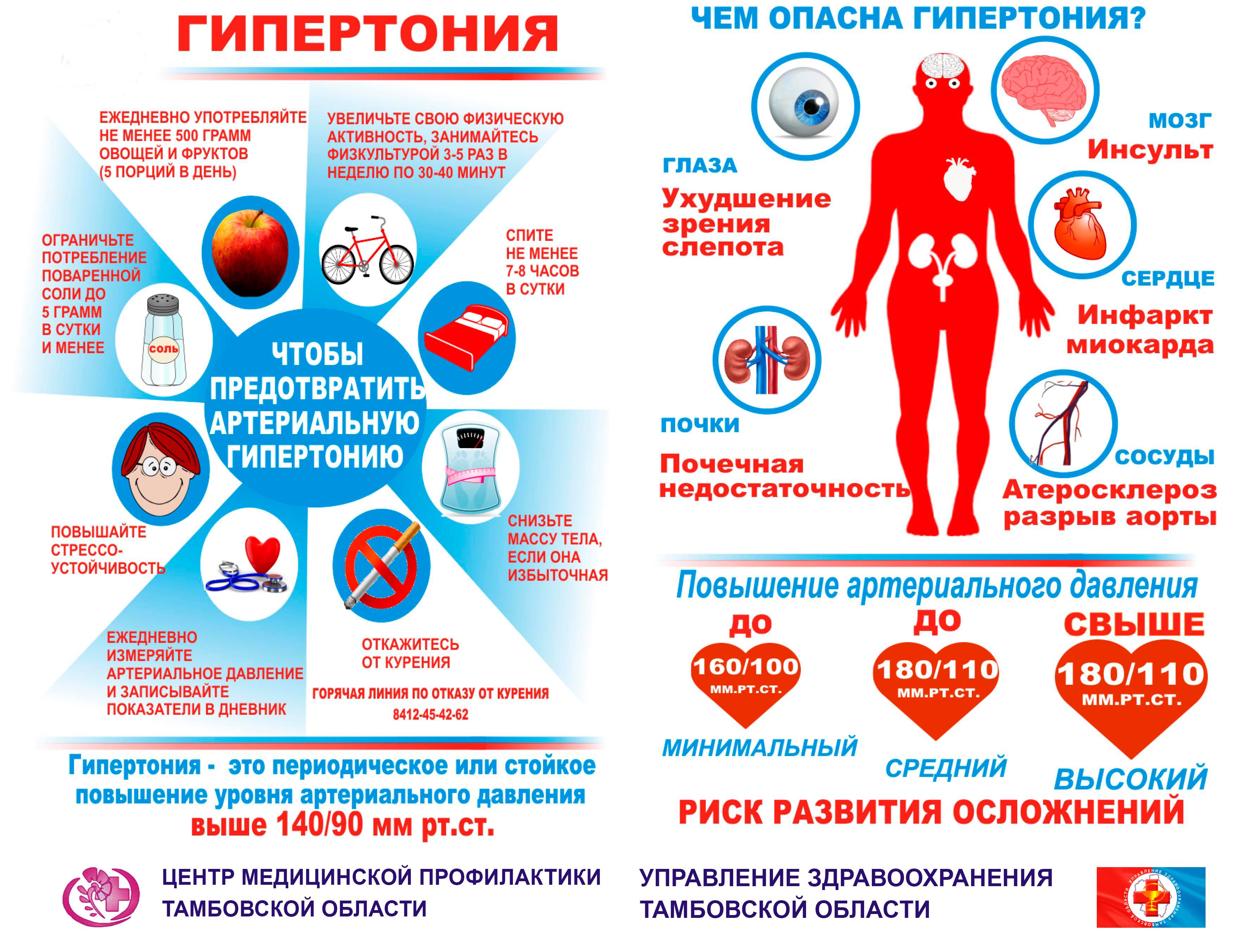
Артериальная гипертония – или повышенное артериальное давление. Сосуды головного мозга способны выдерживать высокое давление, однако при постоянном повышенном давлении, а также скачкообразных изменениях давления, эластичность стенок сосудов уменьшается и возможны их разрывы.
Сердечные заболевания – в большей части сердечные аритмии. Нарушения ритма, такие как трепетание предсердий, мерцание предсердий, а также дефекты клапанов сердца и расширение камер сердца могут привести к образованию сгустков крови или тромбов которые впоследствии могут попасть вместе с кровотоком в сосуды головного мозга и вызвать их закупорку.
Атеросклероз и повышенный уровень холестерола в крови. Холестерол это воскообразное жироподобное вещество, которое содержится в нашем организме, а также в продуктах питания. Холестерол необходим нашему организму для его нормальной работы. При повышенном содержании холестерола в организме он может накапливаться и откладываться в виде жировых бляшек (атеросклеротические бляшки) на стенках сосудов, тем самым сужая их просвет (это заболевание называется атеросклероз). Чем меньше просвет, тем меньше кровоток и тем больше вероятность закупорки сосуда.
Сахарный диабет – сам по себе является серьёзным заболеванием, проявляется повышенным содержанием глюкозы в крови. При сахарном диабете больше всего страдают стенки кровеносных сосудов организма, становясь хрупкими и ломкими, что может привести к разрушению сосуда и как следствие к инсульту, а также в местах повреждения сосудов могут образовываться тромбы, которые закупоривают просвет сосуда. Процесс может быть ускорен при наличии атеросклероза. Также вероятность инсульта увеличивается при наличии артериальной гипертонии.
Аневризмы сосудов головного мозга – аневризмы представляют собой мешкообразное выпячивание целого участка сосуда либо стенки сосуда. Они могут быть размером от нескольких миллиметров до 1-2 сантиметров. Аневризмы могут быть врожденными, а могут появиться в течение жизни по разным причинам, начиная от травмы и заканчивая атеросклерозом или какой-нибудь инфекцией. Стенки аневризмы значительно тоньше, чем стенки нормального сосуда, поэтому они могут не выдержать определенного давления крови, особенно при артериальной гипертонии, следствием может стать разрыв стенки аневризмы и геморрагический инсульт.
Ожирение и переедание – при увеличенной массе тела и употребление большого количества пищи есть риск постоянного увеличения уровня холестерола в крови, что может привести к развитию жировых бляшек на стенках сосудов и как следствие более вероятную их закупорку.
Курение и злоупотребление алкоголем, а также употребление наркотических веществ (кокаин, амфетамин) – основным фактором развития инсульта, является разрушительное воздействие на целостность сосудов, а также на артериальное давление, которое обычно повышается ввиду воздействия данных веществ.
Длительное употребление гормональных противозачаточных средств – гормоны, содержащиеся в данных препаратах, способствуют образованию тромбов в крови, которые могут попасть в сосуды головного мозга и закупорить их (чаще встречается у курящих женщин и в возрасте от 35 лет).
Нарушение свертываемости крови – благодаря различным факторам кровь может становиться более «густой» либо более «жидкой», что может повлиять на развитие инсульта. Слишком «густая» кровь может образовывать сгустки, которые могут закупорить просвет сосуда. Слишком «жидкая» кровь может стать причиной кровотечения.
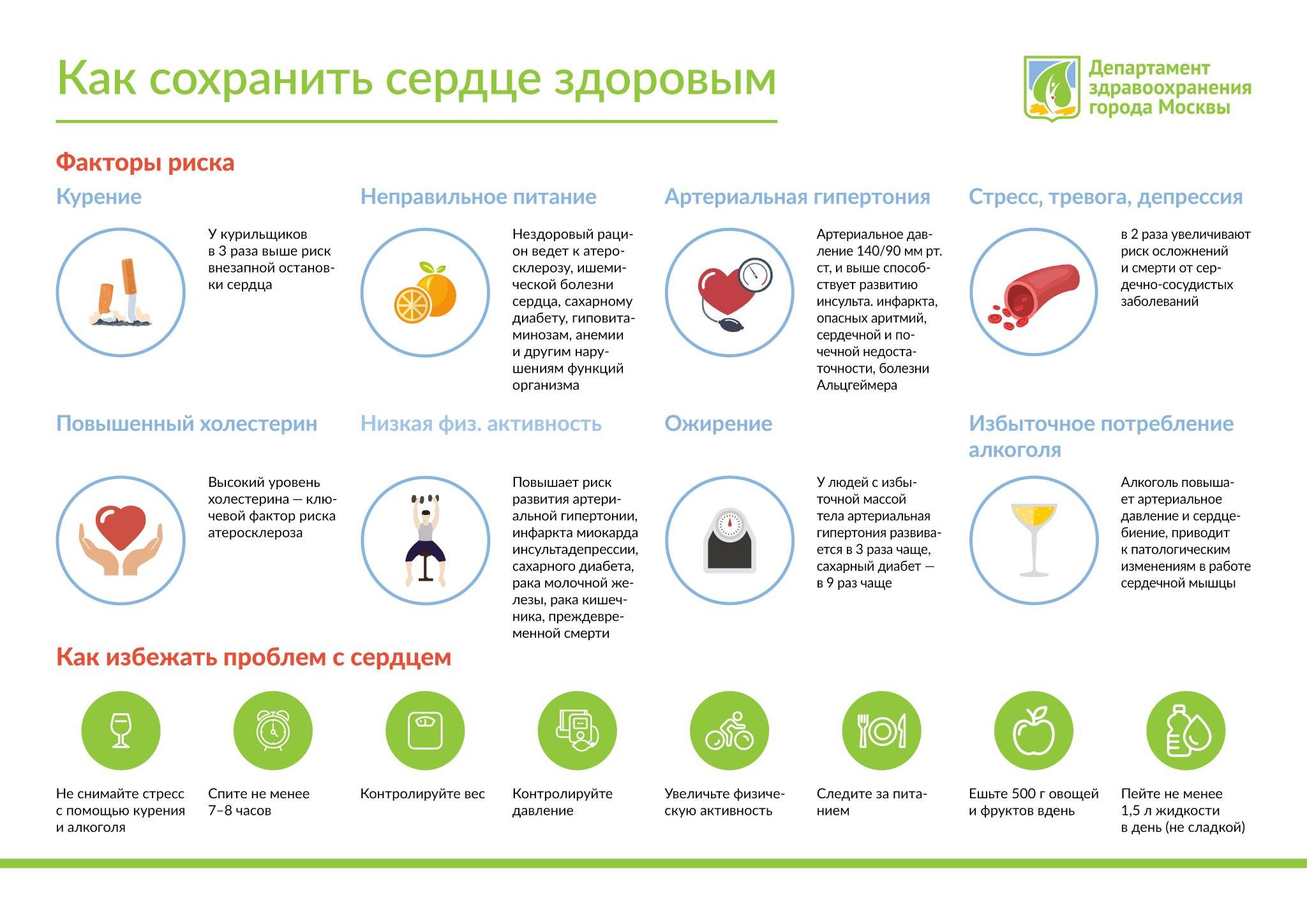
Почему сердечно-сосудистые заболевания являются вопросом развития в странах с низким и средним уровнем дохода?
- Как минимум, 75% случаев смерти от ССЗ в мире происходят в странах с низким и средним уровнем дохода.
- Люди в странах с низким и средним уровнем дохода нередко не могут пользоваться преимуществами программ по оказанию комплексной первичной медико-санитарной помощи для раннего выявления и лечения лиц с факторами риска, в отличие от людей в странах с высоким уровнем дохода.
- Люди в странах с низким и средним уровнем дохода, страдающие от ССЗ и других неинфекционных болезней, имеют меньший доступ к эффективным и справедливым медико-санитарным службам, отвечающим их потребностям (включая службы раннего выявления). В результате многие люди умирают в более молодом возрасте от ССЗ и других неинфекционных заболеваний, часто в самые продуктивные годы жизни.
- Особенно страдают самые бедные люди в странах с низким и средним уровнем дохода. На уровне отдельных семей появляется достаточно фактических данных, свидетельствующих о том, что ССЗ и другие неинфекционные заболевания способствуют дальнейшему обнищанию семей из-за катастрофических расходов на медицинскую помощь и высокой доли расходов из собственных средств.
- На макроэкономическом уровне ССЗ накладывают тяжелое бремя на экономику стран с низким и средним уровнем дохода.