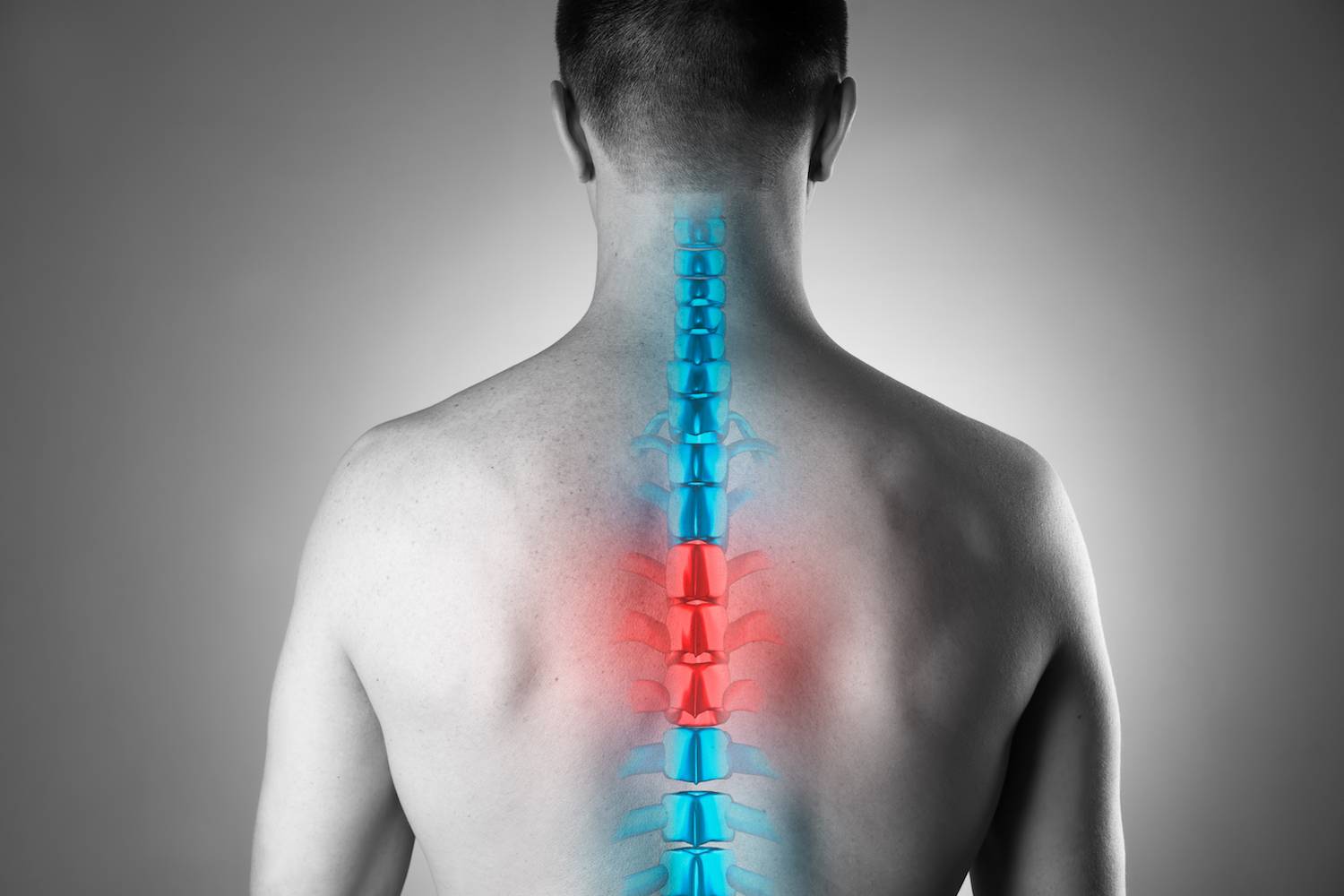
Осложнения от ОРВИ или начало инфаркта
Ответ на вопрос «Почему болит шея» зависит от характера и локализации малоприятных ощущений. В начале осмотра врач обязательно спросит, страдал ли пациент в последнее время от ударов, ушибов и падений, поднимал ли тяжести, подвергался ли чрезмерным физическим нагрузкам. После того как вероятность травмы будет полностью исключена, больному могут поставить один из следующих диагнозов:
- Остеохондроз шейного отдела. От этого недуга ноющая боль при повороте шеи отдает в лопатку, надплечье, в затылок, движения в плечах скованы, пальцы немеют. Также часто болит голова.
- Межпозвоночная грыжа. Когда болит шея и правая лопатка либо левая, это может быть следствием сколиоза или кифоза. Сначала дискомфорт удается терпеть, хотя движения получаются скованными. Однако постепенно нервы защемляются все больше, тянущая боль нарастает. Межпозвонковый диск выпячивается в окружающее пространство, то есть возникает грыжа. Если ее не вылечить вовремя, избавиться от нее поможет только оперативное вмешательство.
- Заболевания сердечно-сосудистой системы. При незначительных приступах стенокардии болит шея, лопатка и рука слева, а также беспокоят боли в области сердца Как правило, такие приступы можно снять фармацевтическими препаратами. Однако если препараты не помогают, давление снижается, а кожа белеет — пора вызывать скорую, так как возникает риск инфаркта.
- Холецистит, панкреатит, обострение язвы желудка. Если жгучая боль чувствуется у лопаток, в животе и в боку, такое бывает при закупорке желчного протока или перфорации язвы.
- Почечные колики, пиелонефрит. Дискомфорт распространяется на нижнюю часть лопаток и поясницу. Пациента тошнит, у него повышается температура, появляются боли при мочеиспускании.
- Пневмония, плеврит. Лопатки ломит при каждом вдохе, поднимается температура, возможен кашель. Как правило, это становится осложнением перенесенного ОРВИ или гриппа.
Если у вас болит шея и между лопатками, но вы уверены, что позвоночный столб и мышцы спины в порядке — обращайтесь к терапевту, а он перенаправит вас к врачу узкой специализации. При нестерпимой боли без промедления вызывайте скорую помощь, так как это может быть признаком инфаркта, приступа холецистита или перфорации язвы.
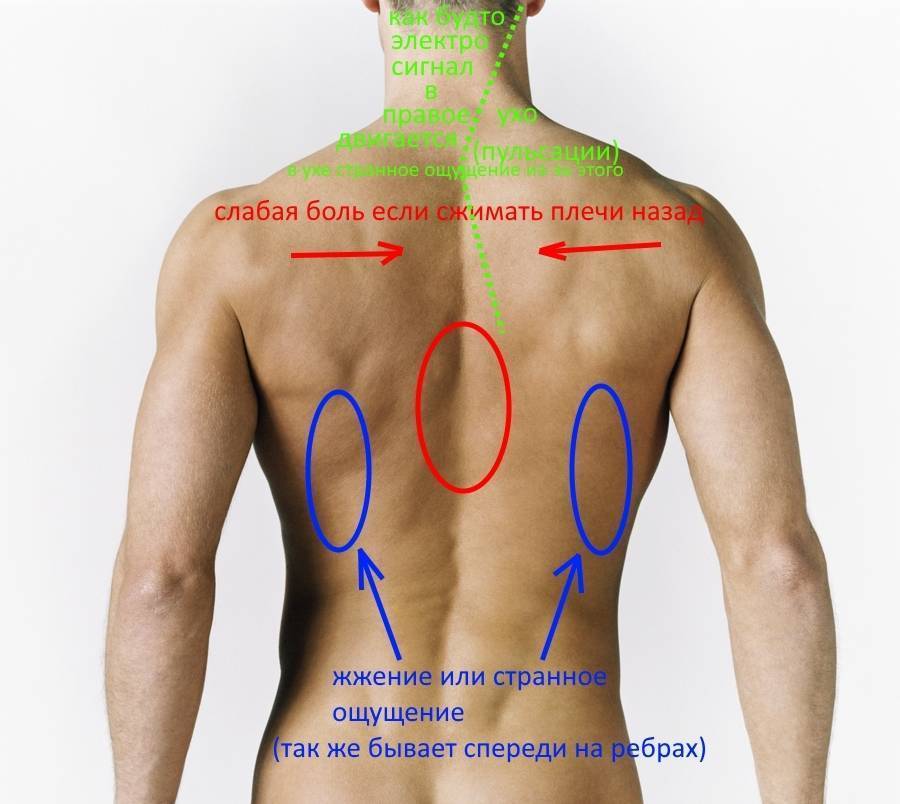
Беспокоит между лопатками? Как может болеть, что быть, как проявляться?
В межлопаточной области могут наблюдаться самые разнообразные симптомы, на которых мы и остановимся.
1. Болит между лопатками.
2. Боль в спине лежа, сидя, стоя, прямо, на левом или правом боку.
3. Боль в позвоночнике.
4. При вдохе болит спина.
5. Боль отдает между лопатками.
6. Жжение.
7. Ноет справа, слева, правее, левее.
8. Сильная, средняя, умеренная, слабая боль в мышцах.
9. Дискомфорт.
10. Чешется.
11. Защемило.
12. Ноющая, резкая боль.
13. Болевой синдром посередине.
14. Немеет, онемение.
15. Зуд.
16. Тянет.
17. Постоянные или эпизодические боли.
18. Шишка.
19. Горит.
20. Болит шея или грудь.
21. Хруст.
22. Тяжесть.
23. Колет кол.
24. Мерзнет.
25. Невралгия или радикулит.
26. Печет.
27. Ломит.
28. Вступило.
29. Температура (высокая, повышенная, субфебрильная, фебрильная).
30. Спазм.
31. Заклинило.
32. Ком.
33. Ломота.
34. Мурашки.
35. Прострел.
36. Хондроз.
37. Болит сустав.
38. Отрыжка.
39. Удар.
40. Покалывание.
41. Свисает жир.
42. Трудно дышать.
43. Боли в сердце.
44. Боли за грудиной.
45. Тату или татуировка, надпись.
46. Скованность.
47. Сдавливает.
48. Щелкает.
49. Боль в хребте.
50. Жар или холод.
51. Тяжесть.
52. Горит.
53. Соли.
54. Кашель сухой или влажный.
55. Мышечная боль.
56. Раздражение.
57. Пятна черные, коричневые, красные, белые.
58. Залысина в области спины.
59. Болит позвонок.
Как могут болеть лопатки?
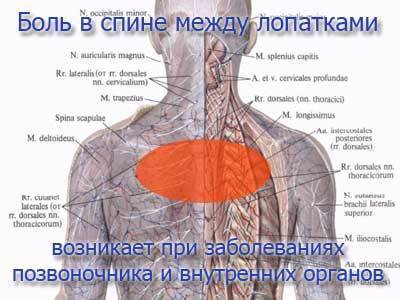
Болезненные ощущения в позвоночнике между лопаток вызваны особенностями строения этой части тела. Лопатка представляет собой плоскую кость, выполняющую защитные функции при движении верхних конечностей. Лопатки обрамлены мышечным каркасом.
За лопатками находятся рёбра и межреберные промежутки, а между ними проходят берущие начало у позвоночного столба нервные пучки. Также в проекции лопаток располагается сердечная мышца, лёгкие, плевра, органы брюшной полости. Поэтому патологии одной из этих структур вызывают боли в межлопаточном пространстве.
Боль в области лопаток может быть различной и затрагивать как саму лопатку, так и область вокруг нее. Ее интенсивность также заставляет сделать вывод о возможном источнике дискомфортных ощущений, поскольку в некоторых случаях она свидетельствует о заболеваниях, требующих незамедлительного медицинского вмешательства.
По характеру
По этому признаку боль между лопаток может быть:
- ноющей;
- резкой;
- острой или хронической.
- тупой;
- жгучей.
Когда у пациента исключили патологии позвоночника, но при этом он жалуется, что болит позвоночник между лопатками и боль при этом носит интенсивный характер, необходимо выяснить, имеются ли в его анамнезе хронические заболевания внутренних органов. Не исключается, что произошло их обострение. Это могут быть:
- дискинезия желчного пузыря и желчевыводящих путей;
- заболевания печени;
- камни в желчном пузыре;
- воспаление почек.
Возникающая неожиданно острая боль между лопатками, значительно ухудшающая самочувствие человека, может быть проявлением остеохондроза или травмы позвоночника. При протрузии дисков или грыже происходит сдавливание корешка, что и вызывает межлопаточную боль.
Постепенно развивающаяся тупая боль между лопатками без четкой локализации, длящаяся от нескольких часов до нескольких дней, вероятнее всего является результатом:
- Перикардита. При воспалении наружной оболочки сердца у человека может появиться боль в верхней части спины. В этом случае она будет сопровождаться слабостью, одышкой, посинением кожи.
- Ушиба, перелома или трещины позвоночника.
- Заболеваний внутренних органов. При поражении легких наблюдается угнетение функции дыхания. При патологии органов пищеварения — сопутствуют диспепсические расстройства.
Жгучая боль между лопатками может наблюдаться при таких патологиях внутренних органов, как гастрит, инфаркт и плеврит. В первом случае в качестве дополнительных проявлений отмечаются изжога, нарушение пищеварения, тошнота и рвота, «тухлая» отрыжка. При исключении пищеварительной патологии следует проверить возможное развитие инфаркта.
По локализации
В соответствии с этим признаком боль может локализоваться под лопаткой, непосредственно в ней или же посередине между лопатками. При односторонней боли можно заподозрить неврологические поражения или заболевания внутренних органов.
Так, при язвенной болезни желудка боль отдается под левую лопатку. Но если случится прободение язвы, подобные ощущения будут беспокоить уже с обеих сторон лопаток. При односторонней также следует проверить почки и печень.
По длительности
В большинстве случаев боль между лопатками постоянная. Она может быть вызвана воспалением мышц в этой области. Следует проверить состояние легких, органов мочевыделения и пищеварения. Нередко причиной тому является ишемическая болезнь сердца, когда происходит гипоксия миокарда. Причиной постоянной боли часто становятся болезни позвоночника. В этом случае источник может крыться в сдавливании нерва.
Причины боли в области сердца
- Нарушения опорно-двигательного аппарата. Боль в сердце отдает в лопатку при нарушениях опорно-двигательного аппарата. Симптом связан с остеохондрозом. Боль в спине переходит на лопатки и на сердечную систему. Речь идет об остеохондрозе позвоночника и шейного отдела.
- Травмы лопатки или ребер. При повреждениях суставов, мышц пациент ощущает боль в области сердца. Она имеет тупой тянущий характер. Избавиться от неприятных симптомов стоит с помощью болеутоляющих препаратов.
- Грыжа в грудном отделе. Грыжа в грудном отделе может вызывать в организме человека болевые синдромы в области сердца и лопаток.
- Миозит.
- Межреберная невралгия.
- Ишемическая болезнь сердца. Ишемическая болезнь сердца развивается при частых стрессах, нервных срывах, эмоциональных напряжениях. Также бывает вызвана физическими нагрузками. Требует особого внимания специалистов.
- Стенокардия. При стенокардии боль усиливается при дыхании и чихании, имеет режущий острый характер. Чаще всего необходим прием обезболивающих средств.
- Врожденный порок сердца. При врожденном пороке сердца больной регулярно ощущает боли в области сердца и в лопатках.
- Проблемы желудочно-кишечного тракта. При нарушениях желудочно-кишечного тракта в организме появляются сопутствующие симптомы. Основными жалобами называют понос или запор, тошноту и рвоту, упадок сил. Пациент жалуется на то, что боль в сердце отдает в левую лопатку.
- Язва двенадцатиперстной кишки. При воспалительном процессе двенадцатиперстной кишки у пациента наблюдается острая режущая боль в области сердца, которая отдает под левую лопатку. Системы человеческого организма связаны, поэтому на сердце идет большая нагрузка.
- Панкреатит.
- Воспаление легких, плеврит, бронхит, бронхиальная астма. При заболеваниях дыхательных путей часто страдает и сердечнососудистая система. Грудная клетка сильно болит. Болевой синдром не проходит до приема лекарств.
- Напряжение мышц. Люди, постоянно работающие физически, регулярно ощущают боль в мышцах. Это связано с тяжелыми нагрузками на тело на протяжении рабочего дня.
- Инфаркт миокарда. Сопровождается паническим страхом, тошнотой, упадком сил, нарушением давления и пульса. Возможна депрессия и обморочное состояние. У больного выступает холодный пот, затрудняется дыхание. В таком случае стоит обязательно вызвать скорую помощь.
- Лишний вес. При лишнем весе в человеческом организме постоянно происходит дисбаланс. Нарушен обмен веществ, кровообращение. Органы не могут нормально функционировать, в венах застаивается кровь. Боль в сердце отдает в лопатку, так как сердечнососудистая система сильно перегружена. Для нормализации состояния стоит посетить диетолога, отказаться от вредных продуктов.
- Невралгия. Нервная и сердечнососудистая системы связаны между собой. Поэтому нарушения в одной из них влекут за собой проблемы в последующей системе. При постоянных нервных срывах стоит посещать лечебную физкультуру, чаще бывать на свежем воздухе, вести здоровый образ жизни. Занятия спортом необходимы для снятия напряжения во всех органах. В некоторых случаях приписывают массаж.
- Интоксикация организма. При интоксикации организма наркотическими веществами, алкогольными напитками боль в сердце отдает под лопатку. Такое состояние крайне опасно для здоровья. Стоит провести промывание желудка и нормализировать обмен веществ с помощью специальных препаратов.
- Неправильный режим дня. При неправильном режиме дня боль в области сердца отдает под лопатку. Речь идет о нарушенном сне, неправильном питании и о вредных привычках.
- Беременность. При беременности в организме женщины происходят перестройки. В связи с вынашиванием ребенка у пациенток часто болит сердце и отдает в левую лопатку. Это нормальное состояние организма, которое никак не влияет на жизнь и здоровье женщины. Однако, если боли продолжаются больше недели, то стоит обратиться к врачу.
- Гормональные изменения. При гормональных изменениях в организме больной ощущает множество неприятных симптомов. Чаще всего боль в области сердца отдает в лопатку.
Боль в спине и нарушения сна
Любая боль, особенно если она достаточно интенсивная, нарушает сон. Боли в спине нередко связаны с движением и позой, поэтому спать при них еще сложнее: любое переворачивание в постели приводит к нарастанию болезненных ощущений и может становиться причиной частых пробуждений.
Если вы плохо спите, а днем или по ночам вас тревожат боли в спине, это может быть взаимосвязано. Чтобы разобраться в причинах нарушения сна и получить консультацию сомнолога и других профильных врачей, достаточно обратиться в специализированный Центр медицины сна, находящееся в Клинике реабилитации в Хамовниках. По результатам обследования будет проведено лечение, которое поможет справиться с заболеванием, вызвавшим бессонницу, и нормализовать ночной сон.
Диагностика заболевания
Боли в спине, причины которых еще не выяснены, могут нести в себе большую опасность для здоровья человека, поэтому вовремя проведенная диагностика организма может сыграть значительную роль и выявить опасные для здоровья патологии, сопровождающиеся такими симптомами. Если у вас появились характерные боли, в обязательном порядке нужно сделать комплексное обследование (МРТ), которое определит причину боли в спине, лечение которой будет неэффективным, если не поставить правильный диагноз.
Боль в нижней части спины, к сожалению, также нередкое заболевание, которое может скрывать за собой множество физиологических проблем со здоровьем у человека. Возникают такие болевые ощущения в основном по тем же причинам, что и боли между лопатками, но что касается сопутствующего заболевания, то при таких болях обязательно стоит проверить мочеполовую сферу, которая нередко становится причиной такого тревожного состояния. При пиелонефритах, циститах, воспалениях репродуктивных органов женщины может присутствовать боль в спине ниже поясницы. Обычно такие боли отличаются периодичностью, то есть начинаются сами по себе и заканчиваются до начала лечения, но потом со временем опять появляются.
Как известно, боли в спине, как в междулопаточной области, так и в зоне поясницы, могут свидетельствовать как о наличии серьезных заболеваний у человека, так и являться результатом какого-то неблагоприятного воздействия на мышцы. Поэтому характер возникновения боли может много что поведать вашему лечащему врачу.
Опытный врач-невролог поможет выявить причину заболевания
Например, боль в левом боку спины может свидетельствовать о проблемах с поджелудочной железой, в то время как боль в спине справа чаще возникает по причине воспалений почек. В любом случае, ставить собственный диагноз на основании своих наблюдений, конечно же, не стоит, лучше показаться врачу. Единственное, что вы можете сделать до прихода врача, это проанализировать характер боли, чтобы помочь врачу воссоздать правильную клиническую картину болезни.
Советы
Так как причиной возникновения болей зачастую являются позвоночные заболевания, чтобы сохранить позвоночник здоровым, рекомендуется:
- стараться не находиться длительное время в одном положении;
- заняться спортом (но в меру);
- избегать переохлаждений;
- следить за равномерным распределением нагрузки;
- не напрягать слишком мышечную ткань;
- следить за тем, чтобы питание было рациональным.
Болевые ощущения в межлопаточной области могут указывать на развитие многих болезней. Это может быть как заболевание позвоночного столба, так и проблемы с внутренними органами. Собственноручно определить источник проблемы нельзя. Для этого нужно обратиться к врачу за консультацией, пройти соответствующее обследование и приступить к лечению, которое пропишет врач.
Как могут болеть лопатки?
Болезненные ощущения в позвоночнике между лопаток вызваны особенностями строения этой части тела. Лопатка представляет собой плоскую кость, выполняющую защитные функции при движении верхних конечностей. Лопатки обрамлены мышечным каркасом. За лопатками находятся рёбра и межреберные промежутки, а между ними проходят берущие начало у позвоночного столба нервные пучки. Также в проекции лопаток располагается сердечная мышца, лёгкие, плевра, органы брюшной полости. Поэтому патологии одной из этих структур вызывают боли в межлопаточном пространстве. Боль в области лопаток может быть различной и затрагивать как саму лопатку, так и область вокруг нее. Ее интенсивность также заставляет сделать вывод о возможном источнике дискомфортных ощущений, поскольку в некоторых случаях она свидетельствует о заболеваниях, требующих незамедлительного медицинского вмешательства.
По этому признаку боль между лопаток может быть:
Когда у пациента исключили патологии позвоночника, но при этом он жалуется, что болит позвоночник между лопатками и боль при этом носит интенсивный характер, необходимо выяснить, имеются ли в его анамнезе хронические заболевания внутренних органов. Не исключается, что произошло их обострение. Это могут быть:
Возникающая неожиданно острая боль между лопатками, значительно ухудшающая самочувствие человека, может быть проявлением остеохондроза или травмы позвоночника. При протрузии дисков или грыже происходит сдавливание корешка, что и вызывает межлопаточную боль. Постепенно развивающаяся тупая боль между лопатками без четкой локализации, длящаяся от нескольких часов до нескольких дней, вероятнее всего является результатом:
- Перикардита. При воспалении наружной оболочки сердца у человека может появиться боль в верхней части спины. В этом случае она будет сопровождаться слабостью, одышкой, посинением кожи.
- Ушиба, перелома или трещины позвоночника.
- Заболеваний внутренних органов. При поражении легких наблюдается угнетение функции дыхания. При патологии органов пищеварения — сопутствуют диспепсические расстройства.
Жгучая боль между лопатками может наблюдаться при таких патологиях внутренних органов, как гастрит, инфаркт и плеврит. В первом случае в качестве дополнительных проявлений отмечаются изжога, нарушение пищеварения, тошнота и рвота, «тухлая» отрыжка. При исключении пищеварительной патологии следует проверить возможное развитие инфаркта.
В соответствии с этим признаком боль может локализоваться под лопаткой, непосредственно в ней или же посередине между лопатками. При односторонней боли можно заподозрить неврологические поражения или заболевания внутренних органов. Так, при язвенной болезни желудка боль отдается под левую лопатку. Но если случится прободение язвы, подобные ощущения будут беспокоить уже с обеих сторон лопаток. При односторонней также следует проверить почки и печень.
В большинстве случаев боль между лопатками постоянная. Она может быть вызвана воспалением мышц в этой области. Следует проверить состояние легких, органов мочевыделения и пищеварения. Нередко причиной тому является ишемическая болезнь сердца, когда происходит гипоксия миокарда. Причиной постоянной боли часто становятся болезни позвоночника. В этом случае источник может крыться в сдавливании нерва.
К какому врачу обратиться, если болит верхняя часть спины?
Если вас беспокоит только болезненность спины, скорее всего, потребуется помощь ортопеда или невролога. При появлении других симптомов необходимо будет обратиться к следующим врачам:
- гастроэнтерологу – при расстройствах ЖКТ;
- кардиологу – при одышке, сбоях сердечного ритма;
- пульмонологу или (по результатам дополнительного обследования) фтизиатру – при кашле, боли во время вдоха.
Чтобы верно определить причины боли в спине между лопатками, нужны различные диагностические процедуры:
- рентген;
- МРТ;
- КТ;
- ЭКГ;
- флюорография;
- люмбальная пункция и прочие анализы;
- и другие процедуры.
Инструментальные исследования позволяют выявить изменения в мышцах, сужение артерий, разрушение межпозвонковых дисков, деформацию позвоночного столба. Анализы крови и люмбальная пункция дают возможность обнаружить воспалительные процессы и установить причины их появления.
Определение причин боли между лопатками
Если вы чувствуете дискомфорт или боль стоит обратиться к вертебрологу или неврологу. Врач проведет тщательный опрос и осмотр пациента с применением функциональных проб, что позволит установить наличие и степень неврологического дефицита, а также поставить предварительный диагноз. Но для его подтверждения обязательно назначаются инструментальные методы исследований, которые подбирают на основании характера обнаруженных изменений. С их помощью не только удается установить истинную причину появления болей между лопатками, но также установить степень патологических изменений. Как правило пациентам назначаются: рентген, КТ, МРТ. Также могут назначить сдать лабораторные анализы и УЗИ внутренних органов. После диагностики, возможно потребуется консультация другого специалиста: кардиолога, гастроэнтеролога, пульмонолога.
Можно ли делать мануальную терапию при защемлении седалищного нерва?
Мануальную терапию проводят после купирования острого болевого приступа и успешного лечения. Запрещено проводить сеансы, если у пациента интенсивные боли и имеются другие противопоказания: онкологические опухоли, декомпенсированные стадии болезней внутренних органов, травмы кожи, лихорадка, обострение любых патологий.
Мануальную терапию планируют на период восстановления после лечения острого приступа или в период ремиссии. Можно комбинировать методику с ЛФК, физиопроцедурами (УВЧ, грязевые ванны).
Основным симптомом ишиаса является боль — она может быть простреливающей, односторонней или двусторонней, парализующей или терпимой. Как правило, болезненные ощущения появляются сначала в области поясницы, а затем опускаются ниже, вплоть до кончиков пальцев ног.
Железный Сергей Николаевич
Мануальный терапевт
Приволжский исследовательский медицинский университет
Стаж 25 лет
Боль (ишиалгия) при невропатии седалищного нерва располагается по ходу пораженного нервного ствола. Она может локализоваться в области ягодиц, переходить к голени и стопе. Часто боль жгучая и простреливающая, напоминающая удар тока. Многие пациенты при приступе ишиалгии дополнительно отмечают появление онемения и потери чувствительности в области задней поверхности голени и стопы. Конечности нередко становятся холодными из-за нарушения питания и кровообращения.
Для обострения ишиаса характерно снижение мышечной силы полусухожильной и двуглавой мышц. Во время болевого приступа и после него затруднено сгибание в колене. Больной вынужден держать коленный сустав в разогнутом состоянии и ходить с выпрямленной ногой, так как невозможно делать никакие сгибательная движения.
При осмотре невролог отмечает отсутствие вибрационной чувствительности в области лодыжки. При надавливании на место выхода нерва в области крестцово-ягодичной точки появляется выраженная боль. Для защемления седалищного нерва характерен положительный симптом Бонне: у пациента, который лежит на спине при отведении ноги, согнутой в колене и тазобедренном суставе, появляется острая стреляющая боль. Усиление болевого синдрома характерно и при попытке выпрямить ногу во время горизонтального положения, когда пациент лежит на спине.
Ишиас протекает с систематическими приступами. Обострение может возникать после переохлаждения, физического перенапряжения, подъема тяжестей, развития инфекционного процесса. Риск появления очередного рецидива выше с наступлением холодного времени года. Суставы нередко реагируют воспалением на снижение температуры воздуха.
Лечение ишиаса может быть эффективным лишь в случае устранения основного заболевания. Купирование боли позволит лишь снять признаки болезни, но врачебные мероприятия должны быть комплексными, включающими медикаментозную терапию (обезболивающие, нестероидные противовоспалительные средства), сеансы массажа, физиотерапевтические процедуры (электрофорез, магнитотерапия), лечебную гимнастику.
Хороший обезболивающий и оздоравливающий эффект дает мануальная терапия. Пациентам с регулярными обострениями ишиаса рекомендован отдых в санаториях, на побережье Черного моря. Благоприятный климат, лечебный морской воздух способствуют восстановлению хрящевой ткани, уменьшению боли и улучшению состояния больного. При неэффективности консервативного лечения показано проведение операции. Чем раньше вы обратитесь за медицинской помощью, тем выше шансы на полное выздоровление без хирургического вмешательства и травмирующих процедур.
Железный Сергей Николаевич
Мануальный терапевт
Приволжский исследовательский медицинский университет
Стаж 25 лет
Заболевания позвоночника
Среди патологий позвоночного столба, которые могут вызвать болезненные ощущения в межлопаточной области, выделяются следующие:
- остеохондроз шейного отдела;
- искривление позвоночника: кифоз и сколиоз;
- межпозвоночная грыжа;
- смещение позвонков;
- плечелопаточный периартрит.
Боль в лопатках при остеохондрозе – резкая и появляется внезапно при вдохе. Она возникает чаще всего при поражении шейного отдела. В то же время в нижней части лопаток боль вызвана проблемами с грудным и поясничным отделами позвоночника. Причины —дистрофические изменения в позвоночном столбе. Болевой синдром в области лопаток при остеохондрозе сопровождается такими симптомами:
- скованность движений в плечевом поясе и шее, возникает после сна;
- головокружение и головная боль;
- боль в лопатках отдает в руки;
- при повороте головы появляется боль;
- онемение и потеря чувствительности кожи в этой области;
- усиление дискомфортных ощущений после физических нагрузок.
Искривление позвоночника или сколиоз грудного отдела также может вызвать возникновение неприятных ощущений в области лопаток. Чаще всего такая патология поражает грудной отдел. Именно тогда наиболее ярко проявляется жалоба «болит спина между лопаток на позвоночнике». Кифоз — искривление верхнего отдела позвоночника. Помимо боли между лопатками сопровождается болью в груди, выраженной сутулостью, мышечной слабостью. Болевой синдром в области лопаток в этом случае вызван особенностью расположение ребер. Если межпозвонковая грыжа или протрузия образовалась в грудном отделе позвоночника, то это неминуемо будет вызывать интенсивные болезненные ощущения в области между лопаток. Они обусловлены сдавливанием нервных окончаний. Плечелопаточный периартрит представляет собой воспалительное заболевание, при котором поражаются ткани, окружающие плечевой сустав. При такой патологии наблюдается изматывающая боль в лопатке, которая возникает даже в состоянии покоя и усиливается в ночное время.

Симптомы миозита мышц спины
При миозите в мышечной ткани развивается воспалительный процесс, который приводит к следующим симптомам:
- Ноющие боли в мышцах спины. Они постоянные, чаще всего возникают в пояснице. Во время движений и надавливания на пораженные мышцы болевые ощущения усиливаются. В результате боли возникает защитное мышечное напряжение. Оно приводит к ограничению движений.
- В некоторых случаях в мышцах можно прощупать болезненные уплотнения — это очаги воспалительного процесса.
- В воспаленных мышцах возникает слабость. В зависимости от степени выраженности, она может быть обнаружена самим больным или только во время специальных тестов. Если этот симптом сохраняется длительное время, он приводит к атрофии мышц — они уменьшаются в размерах. Это более характерно для хронического процесса.
Некоторые формы миозита спины отличаются характерным сочетанием симптомов и течением. Так, дерматомиозит и полимиозит — хронические заболевания — поражают мышцы не только на спине, но и в области шеи, плеч, бедер. Основное проявление — мышечная слабость, которая нарастает медленно, в течение недель или месяцев. При гнойном миозите мышц спины, вызванном бактериями, возникает заметная припухлость, покраснение кожи. Общее состояние больного ухудшается, повышается температура.
Основной симптом миозита — боль — лечат при помощи покоя, укутывания спины или поясницы в шерстяную ткань, обезболивающих препаратов из группы нестероидных противовоспалительных средств. Помимо симптоматической, обязательно должна проводиться терапия, направленная на борьбу с причиной болезни.
Диагностика
Поскольку боль в спине и груди одновременно может быть признаком большого количества заболеваний и патологий, то поставить точный диагноз удается только после проведения обследований и сдачи необходимых анализов. Список диагностических мер составляет врач. Заниматься самодиагностикой и самолечением нельзя. Что может входить в диагностику при обращении пациента с такими жалобами:
- сбор информации о проблеме и состоянии здоровья пациента;
- осмотр, который включает прослушивание сердца и легких, измерение давления и пульса;
- рентген, который дает возможность дать оценку работе и состоянию сердца, легких, позвоночника и ребер;
- ЭКГ назначают для оценки работы сердца;
- КТ и МРТ позволяют уточнить состояние внутренних органов и наличие патологий;
- ФЭГДС и гастроскопию назначают при проблемах с ЖКТ.
Также могут быть назначены лабораторные исследования. Точный диагноз ставит только врач после полного обследования пациента.
Почему болит спина при коронавирусе?
Любые острые респираторные вирусные инфекции могут вызывать боли в спине. И СOVID-19 в этом совершенно не оригинален. Но если с ОРВИ или гриппом наш организм может самостоятельно справиться за неделю, то SARS-CoV-2 сопровождается тяжелыми расстройствами и вызывает множество осложнений. Поэтому боль в спине при коронавирусе нельзя игнорировать – она может быть не только проявлением пневмонии, но и симптомом различных заболеваний опорно-двигательного аппарата.
Мышечные боли в спине при коронавирусе
В острой стадии заболевания, вызванного коронавирусной инфекцией, могут возникать мышечные боли между лопатками и в пояснице. В большинстве случаев миалгия возникает вследствие интоксикации.
Сам по себе коронавирус SARS-CoV-2 не является токсином, не проявляет токсических свойств и биологической активности. Однако находящиеся вне клетки вирионы (это форма существования вируса, который еще не успел проникнуть в клетку-мишень), белковые остатки вирионов на поверхности клетки (то, что остается после подселения вирусом в клетку генома) и продукты распада зараженных клеток, уничтоженных иммунитетом, оказывают токсическое действие. Из-за них в мышцах возникает воспалительный процесс. Он проявляется болью в спине, ломотой во всем теле, слабостью.
В публикациях для неврологов есть информация, что у больных с миалгией при тяжелом течении коронавирусной инфекции после смерти на вскрытии обнаруживали участки атрофии и некроза скелетной мускулатуры. Причины и механизм таких явлений еще предстоит выяснить. Однако этот факт доказывает, что вирус может поражать мышечную ткань.
Чтобы избавиться от мышечных болей при коронавирусе рекомендуется больше пить жидкости. Вместе с ней из организма выходят токсичные вещества.
Воспаление позвоночника и суставов
Некоторое время врачи отрицали влияние коронавирусной инфекции на опорно-двигательный аппарат. Но потом оказалось, что количество пациентов отделений неврологии и нейрохирургии резко возросло. У поступивших в больницы с жалобами на боли в спине на МРТ позвоночника и тазобедренных суставов диагностировали грыжи мезпозвонковых дисков, стеноз позвоночного канала и коксартроз.
Самой вероятной причиной всплеска заболеваний опорно-двигательного аппарата называют снижение иммунитета на фоне коронавирусной инфекции, недостаток физической активности и лишний вес, который пациенты набирают за период длительной болезни.
Обострение хронических заболеваний опорно-двигательного аппарата
Вирусная инфекция может спровоцировать обострение заболеваний позвоночника, которые длительное время не давали о себе знать. При заражении SARS-CoV-2 воспаляются мышечные ткани, возникает отек. И долгое время, не беспокоивший остеохондроз проявляется острой болью в области шеи, между лопаток, в пояснице. Причиной может быть защемление нервных корешков или грыжи позвоночника, которые «нашли себе место» и ранее не болели, пока не возник воспалительный процесс.
Острая вирусная радикулопатия
Пояснично-крестцовая радикулопатия – это поражение спинномозговых корешков, вызывающее сильные боли. В классическом варианте радикулопатию вызывает компрессия, то есть сдавливание корешка межпозвонковой грыжей. Однако неврологическое поражение может быть также связано с вирусной инфекцией и воспалительным процессом.
Патогенные механизмы неврологических осложнений на позвоночник при коронавирусной инфекции пока только изучаются. Однако уже ни у кого не вызывает сомнений то, что SARS-CoV-2 может поражать центральную нервную систему – вирус неоднократно обнаруживали в головном мозге пациентов.