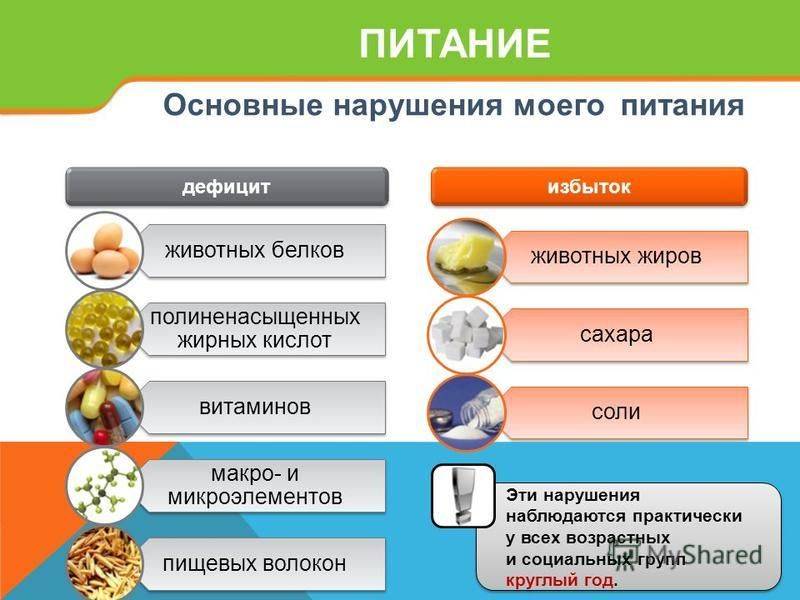
Гликемический индекс
Это показатель, отражающий повышение гликемии после употребления конкретного продукта питания
Особое внимание уделяют профессиональные спортсмены, люди на диете и следящие за фигурой
Эталон – глюкоза (ГИ равен 100%). К пище с высоким ГИ относится еда с простыми углеводами. Низкое значение характерно для продуктов со сложными соединениями.
Характеристика продуктов:
- 100 – кукурузный сироп, пиво, финики, глюкоза.
- 90-100 – мед, рисовая мука, жаренная и запеченная картошка, белый хлеб.
- 80-90 – мюсли, картофельное пюре, попкорн, морковь после термообработки.
- 70-80 – бублики, пончики, баранки, вафли, бисквит, лазанья, шоколад, арбуз.
- 60-69 – ржаной хлеб, компоты.
- 50-59 – сыры, джем.
- 40-49 – красная фасоль, яйца, виноградный сок.
- 30-39 – молоко, колбаса, вино.
- 20-29 – чернослив, сосиски.
В клинической практике врачи часто работают с пациентами, страдающими сахарным диабетом. Это эндокринное заболевание, сопровождающее абсолютной (гормон не вырабатывается поджелудочной железой или разрушается антителами) и относительной (ожирение, «плохие» рецепторы) недостаточностью инсулина. При первом типе назначают заместительную терапию, при втором – таблетированные препараты с переходом на подкожное введение инсулина.
Связанная статья: Гипогликемия при сахарном диабете
Патологию провоцируют воспалительные и инфекционные процессы, чрезмерное поступление углеводов, повышенная масса тела, избыточная секреция стероидов или адреналина, преимущественно сидячий образ жизни и работы (бухгалтеры, водители такси и дальнобойщики»), «заедание» неприятностей, курение табака, злоупотребление алкоголем.
Меры профилактики — ограничение поступления «быстрых» углеводов, отказ от вредных привычек, умеренная физическая активность, избегание переохлаждений, 4-6 кратный прием пищи, грудное вскармливание до 1.5 лет, закаливание, воспитание устойчивости к стрессовым реакциям, сбалансированное питание, богатое витаминами, микро- и макроэлементами.
источники углеводов
Мысли о тренировке невыносимы
Одна из обязательных частей любой программы похудения – обязательные тренировки. Но со временем сил на упражнения не остается, даже мысль о спортивном зале невыносима. Это означает что пора пересмотреть свой режим питания и добавить в него калорий.
Ведь для работы мышц во время тренировки необходимы молекулы глюкозы. Они расщепляются, выделяя энергию для сокращения мышечных волокон. Чем более интенсивные нагрузки даются в спортивном зале, тем больше углеводов должно быть в рационе.
Не забывайте, что помимо тренировок, организму нужна энергия просто для жизни – для работы легких, сердечной мышцы, головного мозга. Это то, минимальное количество калорий, которое должен употреблять человек.
В зависимости от веса, это число колеблется от 1000 до 2500 калорий за сутки. Так что если ваш суточный рацион содержит меньшее количество энергии, то сил даже на самые незначительные тренировки совершенно не будет.
Стадии развития нервной анорексии
В клинической картине заболевания различают 4 стадии:
- первичная;
- анорексическая;
- стадия кахексии;
- стадия угасания нервной анорексии.
Первичная стадия начинает развитие с формирования стойкой сверхценной идеи лишнего веса, чрезмерной полноты. Длится обычно 2-4 года. Типичными для данного периода становится явление дисморфофобии. Понятие включает в себя как недовольство своей внешностью в целом, так и конкретными частями тела: толстые ноги, бока «висят», круглые щеки. Больной находится в депрессивном состоянии, твердо стремится исправить мнимые недостатки.
Кроме идеи полноты, дисморфофобия включает наличие других мнимых недостатков внешности: неправильная форма носа, кривые ноги, оттопыренные уши. Дисморфофобические симптомы свойственны, в первую очередь, подросткам. Формируются они в период, когда ребенка сопровождают возрастные изменения пропорций тела.
Подросток выбирает себе пример для подражания, стремясь ему соответствовать. Это может быть публичное лицо, литературный персонаж или кто-то из знакомых.
Больные тщательно скрывают идеи о полноте и попытки похудеть.
Начальная стадия болезни сопровождается пониженным настроением, вплоть до депрессии, наряду с повышенной раздражительностью, тревожностью в сочетании с физической расторможенностью.
Что именно страдает при истощении организма?
В организме исчерпываются те ресурсы, которыми он защищается от опасности:
- Истощение нервной системы, астено-невротический синдром. При появлении эмоции, связанной с тревогой и опасностью нервная система посылает стимулирующие сигналы к железам внутренней секреции, сердцу и сосудам, иммунитету (тело должно быть готово физически ответить на опасность, даже если Вы это не планируете). В это же время снижается контроль над теми процессами, которые могут подождать более спокойного периода, в первую очередь это пищеварение и работа половых желез. При длительном пребывании в состоянии стресса развивается астно-невротический синдром.
- Дезорганизация работы эндокринных желез. Уставшие от постоянной стимуляции стрессом железы выделяют гормоны уже не так слаженно. Отсюда проблемы с щитовидной железой, потерей или набором веса, сексуальные расстройства, дисфункция яичников, диабет и т.п. при астено-невротическом синдроме.
- Нарушения в работе сердца и сосудов. Замедленное или учащенное сердцебиение, аритмия, понижение и повышение артериального давления в ответ на постоянную стимуляцию сосудов гормонами стресса – закономерные последствия истощения организма, астено-невротического синдрома.
- Истощение иммунитета. Прежде относительно безопасные микробы могут воспользоваться слабостью иммунитета и вызвать довольно неприятные явления. Это герпес, молочница, дисбактериоз, тонзиллит, эрозии шейки матки и т.п. Возможны ревматические процессы с болями в мышцах, суставах и позвоночнике.
- Нарушение работы пищеварительного тракта. Дисбактериоз, синдром раздраженного кишечника и язвенная болезнь – неизменные спутники астено-невротического синдрома.
Варианты питания для похудения
Доктором Усама Хамдий рассчитана химическая диета на 4 недели, однако, можно воспользоваться и менее продолжительным временем для похудения.
В обед следует запускать те необходимые реакции для сжигания жиров, в то время как на ужин употребляют облегченные для пищеварения блюда. Кроме обеда, запуск сжигания жировых клеток начинается с завтрака, во время которого каждый день употребляют отварное вкрутую яйцо и половину грейпфрута. В остальное время следует придерживаться предложенного от врача меню без отклонений.
Химическая диета рассчитана на месяц, но придерживаться ее можно:
- в течение одной недели – за основу берется меню 1-ой недели, удастся потерять до 4 кг лишнего веса;
- в течение 2 недель – за основу берутся меню 1-ой и 4-ой недели, можно потерять до 7 кг лишнего веса;
- в течение месяца – следуют всему меню Усама Хамдий, благодаря чему можно потерять до 20 кг лишнего веса.
Химическая диета уникальна отсутствием последующего набора лишнего веса. Жировые клетки не накапливаются в ускоренном темпе, как это зачастую происходит при соблюдении прочих диет, благодаря нормализации работы внутренних органов, улучшенному метаболизму, а также восстановлению химических реакций. Для «профилактики» с дальнейшем следует придерживаться меню 4-ой недели с незначительными отступлениями.
Можно ли избавиться от обжорства самостоятельно?
Поскольку эта проблема психологического характера, то лучшим решением будет все же обратиться к специалисту. Но люди, которые нацелены решительно, могут во многом облегчить работу психолога и параллельно помочь себе самостоятельно. Ведь осознание проблемы – это уже половина решения.
Мы собрали для вас советы специалистов, которые помогут выстроить работу над собой и избавиться от переедания.
Начните вести пищевой дневник. Фиксируйте в нем не только план приемов пищи на день, но и свои наблюдения. Постарайтесь определить те причины, которые вызывают у вас непреодолимое желание поесть (например, стресс, скука или переутомление). Подумайте, чем их можно заменить (прогулкой, чтением, хобби, просмотром доброго фильма).
Не пытайтесь контролировать каждый свой шаг. Это может спровоцировать дополнительную тревогу.
Не кушайте, если не голодны.
Не покупайте те продукты, которые особенно способствуют появлению лишних килограммов и постоянному желанию перекусить (сладости, пироги, печенье, чипсы).
Пейте воду перед каждым приемом пищи, тогда вы не сможете съесть большой объем. Вода не только утоляет жажду, но и наполняет желудок, а так его проще всего «перехитрить», обманув якобы достигнутой сытостью.
Не пользуйтесь службой доставки еды на дом.
Перед торжеством поешьте дома.
Во время приема пищи старайтесь кушать медленно и сосредоточиться на свойствах продуктов. Подумайте, какой вид, цвет, аромат имеет еда. Такой способ научит получать удовольствие от пищи и замедлит сам процесс ее приема.
Кушайте только за кухонным столом, возьмите за правило не есть в постели, в комнате, работая или смотря фильм.
Включите в жизнь физические нагрузки. Занятия спортом или прогулки на свежем воздухе отвлекут от мыслей о еде и поспособствуют похудению.
Не увлекайтесь строгими диетами. Лучше воспитать в себе умеренность, уменьшив объем порций и соблюдая режим. Есть нужно 3 раза в день, а перекусы должны быть здоровыми и полезными, например, между обедом или ужином можно поесть творог или фрукты, если вы сильно проголодались.
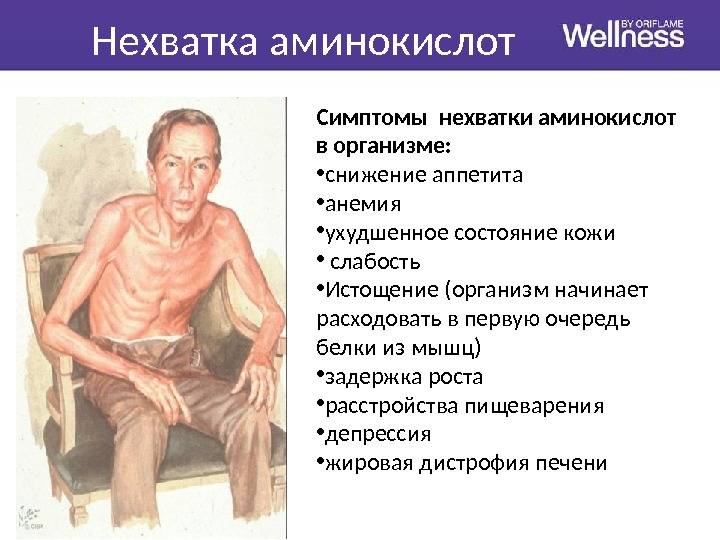
Последствия белковой энергетической недостаточности
Неадекватность питания — не менее недели снижение поступления аминокислотных субстратов более 60% от нормы. В реальной жизни онкологического пациента период ограниченного потребления пищи может достигать нескольких недель, а восстановление естественного питания не гарантирует достаточного поступления нутриентов, в том числе из-за соблюдения диетических ограничений.
Осложнения недостаточного поступления зависят от объема белковых потерь и химического состава поступающих аминокислот, особенно тяжко организму без не синтезируемых им самим белков. Для продолжения функционирования организма недостаточное поступление компенсируется забором белковых субстратов из собственных тканей, особенно быстро уходят аминокислоты из печени, мышц и кожи. Истощение печеночной паренхимы нарушает обмен множества веществ. Потеря мышечного массива при активном злокачественном процессе — это кахексия, которая может протекать и без видимого снижения объёма жировой клетчатки. Сочетание распада белков мышц с нарушением аппетита у онкологического пациента получило название «синдром анорексии-кахексии».
Фосфор
Это вещество составляет 1% от массы тела человека, и большая его часть расходуется на образование костей. Однако без присутствия данного электролита во внутриклеточной жидкости мы бы не существовали, поскольку фосфор – это:
- ключевой строительный кирпичик ДНК
- главный компонент топлива нашего организма – молекулы АТФ
- Важнейшая часть структуры клеточных стенок
Дефицит фосфора в организме вы сможете распознать по следующим признакам:
- мышечная слабость
- усталость
- боль в костях
- переломы костей
- потеря аппетита
- раздражительность
- спутанность сознания
- онемение
- кариес
Подобно кальцию, для усвоения фосфора необходимо поддерживать нормальный уровень витамина D.
Больше всего фосфора содержат следующие продукты:
- Мясные продукты: говядина, курица, рыба и мясные субпродукты, такие как печень.
- Молоко и кисломолочные продукты
- Куриные яйца
- Фасоль, нут, соя
- Зерновые: отруби и зародыши пшеницы
- Орехи и семена: миндаль, кешью, арахис, семена подсолнечника.
Избыток фосфора в организме также вреден, он приводит к выведению кальция из костей и других частей тела.
Лечение
Минимально за сутки онкологический пациент с едой должен получать 1 грамм белка на каждый килограмм собственного веса, но учитывая активность злокачественной опухоли по «отъему» аминокислот от нормальных тканей, целесообразно потреблять полтора грамма. Исключение — пациенты с недостаточностью почек, у них максимальная доза белковых продуктов не может быть выше 1.2 граммов.
Поскольку у онкобольного белковая недостаточность всегда следствие неадекватного потребления или потери белков при эвакуации асцитической жидкости, маловероятно купировать патологическое состояние естественным путём — увеличением объемов пищи.
Констатация потери 5% веса при исходном ИМТ ниже 20, снижение общего белка в литре плазмы до 60 г и глобулина до 30 г при невозможности нормального питания — основание для срочного назначения специализированных белковых смесей.
При худших показателях или невозможности питания через рот — энтерально, например, при раке пищевода или желудка, ставится вопрос о зондовом или внутривенном питании. Во всех случаях предпочтительно энтеральное питание, а не внутривенное, потому что по составу элементов пищевой продукт всегда разнообразнее раствора кристаллических аминокислот.
Снижение токсичности лечения и симптоматическая терапия — настоятельная необходимость, но без качественной нутритивной поддержкой невозможно улучшить качество жизни и ускорить реабилитацию онкологического больного. Пациенты на всех этапах лечения нуждаются в разной нутритивной поддержке и обязательно под контролем специалиста.
Профессиональное купирование белковой недостаточности не дополнительная опция противоопухолевой терапия, а неотъемлемый её компонент. Для пациентов нашей клинике нутритивная поддержка также обязательна, как химиотерапия, облучение и операции.
Запись на консультацию круглосуточно
+7 (495) 668-82-28
Список литературы:
- Аничков Н.М. /Биологические и клинико-морфологические аспекты учения о метастазировании злокачественных опухолей // Мед.Акад.Журн.;2003; № 1.
- Баркаган З.С., Момот А.П. /Диагностика и контролируемая терапия нарушений гемостаза// — М.: Ньюдиамед; 2001.
- Долгов В.В., Свирин П.В. /Лабораторная диагностика нарушений гемостаза// — М.: Триада; 2005.
- Патофизиология/ под ред. Новицкого В.В., Гольдберга Е.Д., Уразовой О.И.// Изд. 4; ГЭОТАР-Медиа, 2009.
Что такое переедание и каковы его признаки?
Перееданием считается пищевое поведение, при котором человек чрезмерно потребляет пищу в количестве, превышающем его энергетические потребности. То есть, попросту говоря, съедает столько еды, сколько его организму не требуется. Такая привычка приводит к тяжести и болям в желудке, тошноте, сонливости, а впоследствии – к лишним жировым отложениям на бедрах, животе, плечах и других участках тела.
Человек может регулярно переедать или грешить этим лишь в каких-то определенных ситуациях, например, в отпуске или на празднике. Переедание – это не обязательно большой объем съеденной за обедом пищи, это может быть и привычка постоянно жевать в течение дня.
Определить, что вы склонны к перееданию, можно по следующим признакам:
вы «заедаете» любую неприятность, то есть, начинаете есть, когда в жизни возникают трудности;
вы не можете выйти из-за стола, даже если уже насытились;
вы не контролируете количество съеденных блюд;
за один прием пищи вы способны скушать внушительное количество продуктов;
бывает, что вы прячете еду, чтобы поесть в одиночестве;
вы едите, даже если не голодны;
вы поглощаете пищу очень быстро;
вы не соблюдаете режим питания и постоянно перекусываете между основными приемами пищи (завтраком, обедом, ужином);
ваш вес увеличивается или постоянно меняется;
вы часто напряжены или тревожитесь, пока не поедите;
вас сильно заботит, что не получается контролировать вес;
после еды вы ощущаете дискомфорт в животе, тяжесть, вздутие;
вы бесконтрольно поглощаете пищу при просмотре фильма, работе за компьютером, во время чтения;
после позднего приема пищи вам трудно заснуть;
обжорство вызывает у вас чувство вины и недовольство собой.
Если большинство из этих пунктов о вас, пора всерьез задуматься о своем пищевом поведении и начать его менять, ведь постоянное отвращение к себе после переедания может вызвать депрессию или другие психологические расстройства.
Самые распространенные патологии:
- Болезнь Аддисона, туберкулез и врожденная дисфункция надпочечников. В этом случае среди симптомов человек будет отмечать у себя быструю усталость и утомляемость, снижение работоспособности, слабость в мышцах. Вес будет постепенно уменьшаться, а тяга к жизни пропадать. Пациент становится пассивным, перестает радоваться жизни. При хронической недостаточности отмечается усиленная пигментация кожи в местах, где натирает одежда, становятся явно видны ореолы сосков, потемнения вокруг ануса. У больных на ранних стадиях отмечается пониженное артериальное давление. Могут быть боли в животе неясной этимологии, проявляться язвенные и другие заболевания ЖКТ. У женщин менструации становятся скудными, но длительными, вплоть до прекращения.
- Гипоитуитаризм и пангипопитуитаризм. Больные страдают резкими апатическими состояниями, вплоть до того, что не могут заставить себя встать с кровати по нескольку дней. Наблюдается сильное снижение массы тела, кожа становится сухой, шелушится, трескается, волосы будут ломкими и безжизненными, начинают выпадать. Утрата волосяного покрова наблюдается не только на голове, но и на половых органах, в подмышечных впадинах. Пропадает половое влечение, снижается пигментация сосков у женщин, происходит атрофия яичек у мужчин.
- Снижение уровня гормонов щитовидной железы. Самым распространенным заболеванием становится гипотиреоз, в совокупности с падением гормона кортизола в крови наблюдаются опасные для жизни состояния, до комы. Может наблюдаться тошнота и рвота, боли в животе, диарея, пониженная выработка желудочного сока и других секретов ЖКТ.
- Синдром Нельсона и ятрогенные заболевания. Проявляются нервозностью, нарушениями зрения, продуцируются опухоли в гипофизе. Пациенты с такими заболеваниями мнительны, быстро выходят из состояния эмоционального равновесия, подвержены депрессиям, тревогам и страхам.
- Адреногенитальный синдром. Это заболевание характеризуется повышенной выработкой мужских гормонов в организме людей обоих полов. При этом оно провоцирует рост грубых волос на лице, теле по мужскому типу.
Среди других заболеваний можно назвать опасные инфекционные болезни: СПИД, туберкулез и др. Снижение кортизола может вызвать длительный прием стероидных препаратов, а также кровоизлияния в надпочечники из-за повреждения сосудов физиологической или механической природы, гепатиты и цирроз печени.
В любом случае, когда наблюдаются эти симптомы необходимо срочно обратиться за медицинской помощью. Большинство заболеваний легко излечимы на ранних стадиях, не потребуют длительных и дорогостоящих процедур.
Ярко выраженные симптомы пониженного кортизола
Стоит посетить врача, в случаях если наблюдаются:
- плохой аппетит и резкое снижение веса;
- низкая трудоспособность;
- кружится голова, начались обмороки;
- присутствует частая тошнота, рвота, диарея;
- боль в животе неясной локализации;
- постоянно хочется соленого;
- на коже проступают пигментные пятна;
- падает тонус мышц;
- частые перепады настроения, депрессия, апатия, тревожность.
Если есть один или несколько подобных симптомов необходимо незамедлительно обратиться к специалисту.
Повышение: причины и клинические проявления
Высокий уровень кортизола в крови положительно сказывается на работе организме только тогда, когда не превышает верхних границ нормы. Это связано с его физиологическими функциями. Если гидрокортизон низкий — все биологические процессы замедляются, организм как будто впадает в спячку. При повышении происходит наоборот. Постоянное состояние стресса негативно сказывается на работе абсолютно всех органов и систем организма. Однако в отличие от пониженного, повышенный уровень гормона кортизола в крови могут вызвать вполне жизненные причины:
- длительный прием кортикостероидов;
- беременность и роды;
- очень сильное и длительное эмоциональное перенапряжение;
- гипертиреоз, нарушение работы щитовидной железы;
- лишний вес;
- длительный и частый отказ от пищи вне зависимости от причин;
- изнуряющие физические нагрузки, тренировки;
- употребление кофе, энергетиков;
- поликистоз яичников;
- прием алкоголя, курение, наркотики;
- некоторые лекарственные препараты: верошпирон, оральные контрацептивы.
Среди резко негативных патологических состояний следует выделить болезнь Иценко-Кушинга, новообразования гипофиза и коры надпочечников.
Причины
Спазмы в мышцах ног могут быть спровоцированы повышенной активностью коры головного мозга. Также такое случается, если ухудшается нервная проводимость волокон, если уменьшается уровень АТФ в крови. Такие процессы развиваются после интенсивных физических нагрузок, после перенесенной черепно-мозговой травмы, под влиянием стрессовой ситуации, при ношении неудобной обуви. Причины появления судорог могут быть различными. Самой частой из них является варикозное расширение вен. Определить провоцирующий фактор такого симптома может флеболог после предварительной диагностики.
Среди самых частых причин появления дневных или ночных судорог в ногах можно выделить:
- Дефицит минеральных веществ и витаминов. Может возникать при обезвоживании организма, после интенсивных физических нагрузок, при отсутствии полноценного питания. Спровоцировать такой симптом может нехватка витаминов группы В, магния.
- При сахарном диабете может развиваться гипогликемия. Эта патология появляется при введении инсулина. Выполнять лечение должен только специалист, он составляет схему терапии, выбирает оптимальные дозировки инсулина в каждом конкретном случае.
- Чрезмерные физические нагрузки. Такое часто наблюдается у людей, которые занимаются спортом. В группе риска футболисты, баскетболисты и тяжелоатлеты.
- Судороги могут появляться при тромбофлебите, варикозном расширении вен, независимо от стадии развития этих заболеваний.
- Атеросклеротическая болезнь сопровождается высокой нагрузкой на всю кровеносную систему. Особенно страдает сердце, сосуды. Причинами развития патологии являются наследственная предрасположенность, вредные привычки, нездоровое питания, высокий уровень холестерина.
- Заболевания сердца и сосудов негативно влияют на кровоток. Это сопровождается отечностью, болевыми ощущениями и судорогами в ногах по ночам и днем.
- Изменения гормонального фона могут спровоцировать судороги ног у женщин в период вынашивания ребенка. Такая проблема может появляться на фоне приема оральных контрацептивов, при менопаузе, в пубертатном периоде при кардинальных изменениях в гормональном фоне.
- При повышенной нагрузке на центральную нервную систему, при частых сильных стрессах, нарушениях сна также могут возникать спазмы в мышцах. Такой симптом проходит самостоятельно, если удается справиться со стрессом и восстановить свой режим.
Судороги могут возникать не только как симптом болезни. Есть и другие причины такой проблемы, не связанные с заболеваниями:
- Многие женщины выбирают красивую, но не удобную обувь на каблуках. При регулярном ношении неудобных туфель может развиваться варикозное расширение вен. Ноги отекают, болят, появляются болезненные спазмы в мышцах.
- Несбалансированное питание. При отсутствии полноценного питания развиваются хронические заболевания пищеварительной системы, возникает авитаминоз. Организм реагирует на это по-разному, в том числе и болезненными спазмами.
- Неконтролируемый прием антибиотиков, противовоспалительных препаратов, обезболивающих средств.
Ночные судороги в ногах
Спазмы мышц ног в ночное время возникают чаще всего. Дискомфорт во время сна бывает кратковременным либо длительным. Спустя какое-то время после приступа человек чувствует слабость в мышцах. Такое состояние часто является симптомом хронической венозной недостаточности. В группу риска входят люди преклонного возраста, беременные.
При перегрузке мышц, дегидратации либо длительном пребывании в одном положении могут возникать судороги ночью. В большинстве случаев такое состояние является идиопатическим, то есть, возникает без причин. Чаще такие приступы не являются опасными для здоровья. Но иногда они могут свидетельствовать о таких состояниях:
- венозная недостаточность;
- артериальная дисфункция.
Чаще ночные приступы спазмов возникают в икроножных мышцах. Непроизвольные сокращения сопровождаются внезапной резкой болью, затвердением тканей, дискомфортом, покраснением и отечностью, мышечной слабостью. Не стоит заниматься самолечением и принимать какие-то лекарства от судорог в ногах. Нужно вовремя обращаться к флебологу, чтобы выяснить причину такого симптома.
Болезни недостатка витаминов
Гиповитаминоз означает, что часть витаминов все же присутствует в организме, хотя появляются симптомы, связанные с недостатком того или иного витамина, тяжелые болезни развиваются только при авитаминозах.
- Авитаминоз С – цинга с характерными симптомами: кровоточивость десен, расшатывание и потеря зубов, кровоизлияния в мышцы, суставы, под кожу.
- Авитаминоз Д – размягчение костей черепа, деформация головы, грудины, искривление позвоночника и ног у детей. Нарушение физического и психического развития.
- Авитаминоз А – нарушение сумеречного зрения «куриная слепота» (гемералопия), расстройство цветоощущения, ороговение кожи.
- Авитаминоз В1 – болезнь «бери-бери». При сухой форме заболевания сухая истонченная кожа, сниженная чувствительность нервных рецепторов к изменениям температуры, невриты, боли в мышцах голени. При отечном варианте – поражение сердца и сосудов с прогрессирующей сердечной недостаточностью: одышка, тахикардия, отеки).
- Авитаминоз В3 (РР) приводит к развитию пеллагры, характерным признаком которой является появление яркой эритемы на лице (губы, нос), на кистях, стопах. При тяжелой форме: диарея, психоз, поражения кожного покрова, резким похудением вплоть до кахексии.
- Авитаминоз В12 вызывает поражение кроветворной, нервной и пищеварительной систем. Развиваются заболевания: пернициозная анемия и фуникулярный миелоз. У больного возникают парестезии в конечностях, диарея, бледность кожи и слизистых, плохой аппетит.